透析前,未曾见!慢性肾病儿童KRT前的心血管威胁究竟多严重?
 学术前沿官方号
学术前沿官方号慢性肾脏病(CKD)是儿童心血管疾病(CV)发生的重要风险因素之一。CV是接受肾脏替代疗法(KRT)的儿童的主要死亡原因。根据美国心脏协会的数据显示,终末期肾病儿童的CV风险最高。流行病学、临床和基础科学研究的证据表明,透析的开始与一系列CV风险因素的暴露相关,导致心肌病、动脉硬化和血管钙化等公认的并发症,从而增加不良CV结果的风险。尽管加强透析和预防性移植可能减缓潜在CV损伤的进展,CV死亡率仍然居高不下,占所有透析和移植后死亡的约30%。这表明在KRT开始前累积的心血管损伤不能通过KRT得到改善,并可能继续影响长期预后。
目前已验证的评估亚临床CV的措施包括颈动脉内膜中层厚度(cIMT)和脉搏波速度(PWV),它们分别表明动脉粥样硬化和动脉硬化,以及左心室(LV)质量和收缩功能的异常。这些心血管指标已被证明与成人未来的心血管事件相关。虽然在透析或肾移植后儿童中,心血管指标的变化得到了充分记录,但在KRT前的CKD人群中,心血管损伤的演变及其与心血管风险因素的关联知之甚少。
此项研究首次对来自欧洲和加拿大的两个国际前瞻性儿科CKD队列中的患者进行了全面的心血管损伤负担、进展和预测因素的评估,揭示了KRT前几年中可修改的心血管风险因素与结构和功能心血管损伤之间的关系。这项研究近期发布在了《Lancet》子刊上,该研究的重要性在于,明确了在KRT前预防和干预心血管损伤的关键点,为改善儿童CKD患者的长期预后提供了新的见解和指导。
一、研究方法
本研究为前瞻性多中心队列研究,包括慢性肾脏病儿童心血管并发症(4C)研究和血液透析过滤、心脏和身高(3H)研究,分别于2009-2019年和2013-2016年进行,这两个研究已发表研究设计和主要结果。心血管损伤和风险因素在KRT开始时(n=248)和KRT开始前2年(n=157;331次患者访问)进行了横断面和纵向评估。使用混合效应模型的纵向分析估计了可修改心血管风险因素与cIMT标准偏差分数(SDS)、PWV-SDS、LV质量和收缩功能障碍的变化之间的关联。
二、研究结果
1. 患者特征
总共有248名患者,中位年龄为14.3岁,在KRT开始前中位数35天进行了评估。中位的估算肾小球滤过率(eGFR)为12.2mL/min/1.73 m²。包括157名患者在内的参数与整体队列相似,用于纵向分析。
2. 可改变的CV风险因素
在开始KRT时,患者普遍存在多种可改变的CV风险因素,包括贫血(52%)、代谢性酸中毒(60%)、高磷血症(58.1%)、继发性甲状旁腺功能亢进(72.5%)和血脂异常(35.7%的患者血脂≥2种异常水平)。高血压在127名患者中占51.2%,其中47.1%存在动态高血压,14.6%为隐匿性高血压。在84名接受降压治疗的患者中,19.6%使用超过两种药物,60.6%的降压治疗患者血压未控制,50%的动态高血压患者未接受治疗。15名患者(6%)为肥胖,55名(22.2%)超重,81名(34%)几乎不进行体力活动。91.9%的患者同时存在多种CV风险因素,78.6%的患者同时存在3种或以上的CV风险因素。随着CKD的进展,CV风险因素恶化,磷酸盐、iPTH和甘油三酯的水平显示出时间性增加直至KRT开始(所有P<0.001)。KRT开始时,透析组患者的eGFR中位数显著低于预防性移植组(10.6 vs. 13.8 mL/min/1.73 m²;P < 0.001)。

KRT开始时异常心血管测量指标和风险因素的患病率,以及KRT开始前两年这些指标的变化
3. CV测量指标
(1)KRT开始时的CV测量指标:共有175名患者(75.8%)在KRT开始时至少有一个异常CV测量指标,包括cIMT、PWV、左心室肥大或收缩功能障碍。111名患者(49.3%)和47名患者(32.9%)在KRT开始时具有左心室肥大和收缩功能障碍。左心室收缩功能障碍在同心性左心室肥大患者中更为常见(54% vs.8%,P < 0.001)。在KRT开始时,透析组患者的PWV-SDS较预防性肾移植组高,但在调整了KRT开始时的eGFR后,两组之间的差异不显著。
(2)KRT开始前2年内的CV测量指标变化:在KRT开始前2年的观察期间,心血管测量指标呈现显著变化。纵向线性混合效应模型分析显示,经过控制年龄、性别和国家的纵向线性混合效应模型分析显示,KRT开始前的2年内PWV-SDS和左心室质量指数显著增加(β = 0.18 ± 0.08 SDS(P = 0.02)和β = 2.04 ± 0.73 g/m2.16(P = 0.006))。而cIMT-SDS和中壁分数缩短率在观察期间平均值保持不变。在KRT开始前1年,高PWV-SDS的患病率显著增加(调整后的比值比OR 0.33,95% CI 0.17–0.66,P = 0.002)。左心室肥大,主要是同心性,的患病率在2年随访期间显著增加(调整后的OR 0.54,95% CI 0.34–0.87;P = 0.01)。尽管收缩功能障碍的患病率从T-2的20.7%增加到KRT开始时的32.9%,但这种增加并不具有统计学意义。
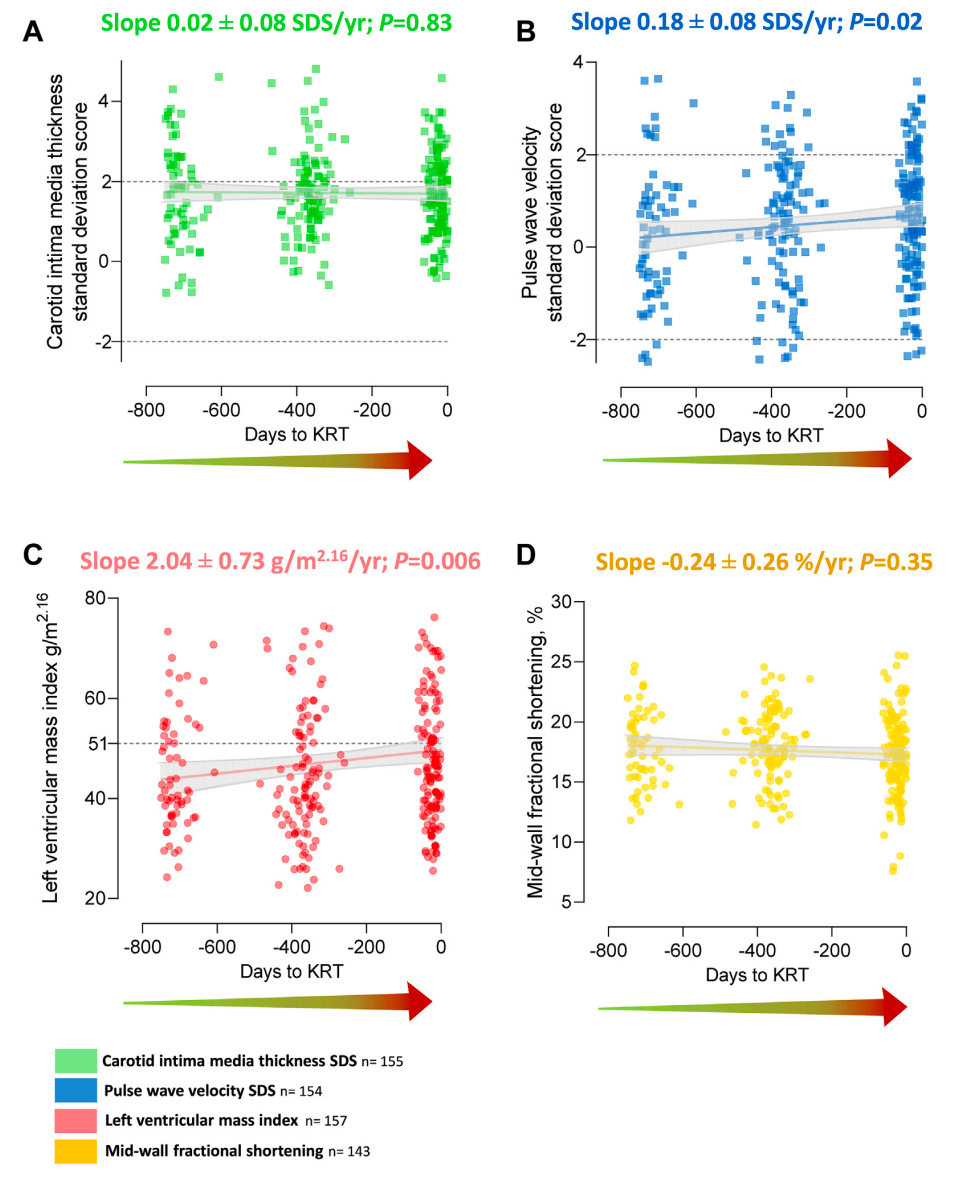
散点图显示:(A) 颈动脉内膜-中层厚度标准差分数 (SDS),(B) 脉搏波速度 SDS,(C) 左心室质量指数,(D) 中壁缩短率在KRT开始前两年的变化。线条表示预测的平均轨迹,灰色区域为95% CI。
(3)结构性与功能性心血管测量指标之间的关联:在所有时间点上,具有结构性心血管损伤(cIMT-SDS升高,左心室肥大)的患者比例显著高于功能性异常(PWV-SDS升高,收缩功能障碍)的患者(P < 0.01)。PWV-SDS的正线性增加与cIMT的升高在调整后呈显著相关性(P = 0.03),特别是在cIMT-SDS升高的患者中。左心室质量指数的增加与中壁分数缩短率的线性下降显著相关(P < 0.001),即使在调整收缩压和舒张压后,这种关联仍然显著。
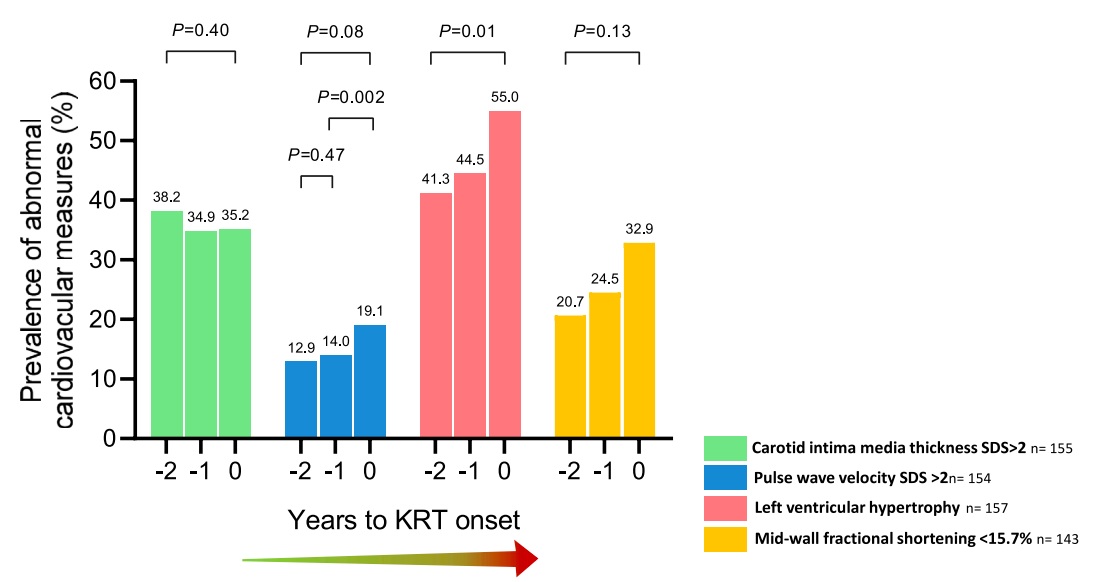
在KRT开始时、开始前1年和2年,CV损伤的患病率表现为颈动脉内膜-中层厚度升高(>2个标准偏差分数(SDS))、脉搏波速度升高(>2 SDS)、左心室肥大(左心室质量指数>45 g/m2.16)和收缩功能障碍(中壁分数缩短率<15.7%)。P值代表每年患病率的变化,来自一个控制患者访问年龄、性别和国家的具有患者级别随机截距的逻辑混合效应模型。颈动脉内膜-中层厚度SDS升高的患病率高于脉搏波速度SDS升高(在所有时间点上,卡方检验P < 0.001),左心室肥大的患病率高于收缩功能障碍(分别在KRT开始时、开始前1年和2年,卡方检验P < 0.001,P = 0.002和P = 0.01)。
4. CV测量指标变化的预测因素
在多变量回归模型中,舒张压(β = 0.15, P = 0.02)、BMI-SDS(β = 0.14, P = 0.02)和iPTH(β = 0.005, P = 0.01)是KRT开始前cIMT-SDS变化的显著预测因子。PWV-SDS与舒张压(β = 0.15, P = 0.03)、24小时平均动脉压(β = 0.31, P < 0.001)、BMI-SDS(β = 0.19, P = 0.01)、每周少于1-2小时的体力活动(β = -0.41, P = 0.04)、高水平LDL-C(低密度脂蛋白胆固醇)(β = 0.01, P < 0.001)和低白蛋白血症(β = -0.04, P = 0.04)呈显著正线性关系。左心室质量指数与收缩压和舒张压(β = 1.32, P = 0.005; β = 1.44, P = 0.02)以及BMI-SDS(β = 1.85, P = 0.006)呈正线性关联,且与每周少于3小时的体力活动(β = -5.4, P = 0.008)、代谢性酸中毒(β = -0.66, P = 0.005)、低白蛋白血症(β = -0.35, P = 0.01)和eGFR(β = -0.46, P = 0.003)呈负线性关联。低血清白蛋白显著预测了中壁分数缩短率随时间的增加(β = 0.08, P = 0.04)。上述纵向线性混合效应模型中已包括的已识别风险因素效应的纳入,使线性斜率不显著,表明在调整已知可调节的风险因素后,KRT开始的时间不再是预测患者心血管损伤负担的协变量。
三、讨论
本研究全面评估了患有CKD的儿童在KRT前的CV损伤的纵向进展及其预测因素。研究发现,四分之三的患者表现出亚临床CV损伤的证据,近80%的患者在KRT开始时有超过3个可调节的传统或尿毒症风险因素。CV损伤指标随着时间的推移逐渐累积,尤其是在KRT开始前的一年。可调节的CV风险因素,特别是血压和BMI,与时间的线性CV损伤增加强相关。研究的统计模型确认了,一旦控制相关的CV风险因素,CV指标的线性斜率变得不显著,表明CV损伤的进展并非不可避免。对于需要经历长期KRT的儿童,KRT开始前的早期干预对减轻CV损伤至关重要。尽管在儿科研究中缺乏硬性结果指标,但亚临床CV损伤的指标已被验证为未来CV死亡率的预测因素。研究还发现,在KRT开始前几年动脉僵硬和左心室质量(LV)显著线性增加,强调了在确定KRT启动时间时考虑CV健康的必要性。尽管使用了抗高血压药物,但研究队列中仍有60%的患者未能控制高血压。进一步的研究需要探讨在无法通过医学管理严格控制CV风险因素的情况下,早期KRT启动对限制可预防CV损伤的作用。
结论
本研究结果强调了在KRT开始前对儿童进行早期干预的重要性,以减轻心血管损伤。尽管存在一些限制,如观察性质的研究设计和潜在的混杂因素,但研究提供了有关CKD儿童心血管健康的宝贵见解。研究结果呼吁和强调临床应早期诊断、仔细监测和积极管理,从CKD的早期阶段起优化心血管健康。
参考文献
【1】Priyanka Khandelwal, Jonas Hofstetter, Karolis Azukaitis, et al. Changes in the cardiovascular risk profile in children approaching kidney replacement therapy. Clinical Medicine. 2024;74: 102708. https://doi.org/10.1016/j.eclinm.2024.102708
原创文章:方舟健客版权所有,未经许可不得转载。








