糖尿病与终末期肾病:心血管病发率倍增的背后因素有哪些?
 学术前沿官方号
学术前沿官方号糖尿病(DM)在全球范围内与高发病率和高死亡率相关,并导致心血管疾病(CVD)相关死亡率增加两倍。虽然DM被认为是冠状动脉疾病(CAD)风险等同,但研究结果并不统一。慢性肾病(CKD)由肾脏病改善全球预后(KDIGO)工作组定义为肾功能或结构异常持续≥3个月,表现为估计肾小球滤过率(eGFR)下降至≤60 mL/min/1.73 m²或肾损伤(如白蛋白尿或蛋白尿)。许多研究表明,CKD患者的CVD风险极高。
在CKD 3期患者中,心血管死亡风险是进展至终末期肾病(ESRD)风险的十倍以上。ESRD患者的5年生存率低于40%,主要由于CVD相关的发病率和死亡率。CKD与CAD相关,并增加心肌梗死后心血管并发症的风险。充血性心力衰竭(CHF)在CKD或ESRD患者中高度流行。周围动脉闭塞性疾病(PAOD)在CKD患者中也很常见,影响约四分之一的40岁以上成人。这些患者面临更高的CVD相关住院和死亡风险、下肢并发症和生活质量下降的风险。
尽管CKD已被确立为CVD的强大预测因子,但DM患者中具有晚期CKD或ESRD的患者通常被排除在主要临床试验之外。因此,本研究使用台北医学大学临床研究数据库中的数据,探索CKD或ESRD状态对首次CVD事件的糖尿病患者中期不良结局的影响,为DM合并CVD和CKD患者的管理提供重要的参考依据。
一、研究方法
本研究利用台北医学大学(TMU)机构和临床数据库的数据,包含TMU医院、万芳医院和双和医院三家附属医院超过300万名患者的电子健康记录。这些数据涵盖了2004年1月1日至2020年12月31日之间的门诊、急诊和住院医疗信息。研究对象为年龄在18至99岁之间的2型糖尿病患者,这些患者首次被诊断为动脉粥样硬化性心血管疾病(ASCVD)或充CHF。排除标准包括:缺少年龄、性别或肾小球滤过率(eGFR)/尿蛋白数据;在研究日期前90天内eGFR值超过60 mL/min/1.73 m²;在研究日期后开始透析;有恶性肿瘤、转移性癌症或正在接受治疗的系统性癌症病史;或有肾移植史。主要结局为全因死亡率、心血管死亡率、CHF的再住院率和ASCVD事件(包括中风、急性心肌梗死和主要不良肢体事件)。研究使用倾向评分匹配(PSM)来减少选择偏倚,并通过多变量Cox比例风险回归模型评估CKD/ESRD组与非CKD组在首次心血管事件后的中期(1年)全因死亡率、心血管死亡率、CHF住院率和ASCVD结局的风险。
二、研究结果
1. 研究队列及基线特征
在这项研究中,识别了21,320名新诊断为ASCVD或CHF的DM患者,并将他们分为非CKD(n=18,185)、CKD(n=2639)和ESRD(n=496)三组,其平均年龄分别为64.9±13.0岁、73.7±11.9岁和68.1±12.1岁。与非CKD组相比,CKD和ESRD组表现出更高的AKI、高血压、AF和痴呆的患病率。CKD和ESRD组使用ACEIs/ARBs、β2受体阻滞剂、CCBs、华法林、抗血小板药物、利尿剂、α-葡萄糖苷酶抑制剂、DPP-4抑制剂和胰岛素的患者比例也更高。
2. 组别和亚组分析
经过倾向评分匹配(PSM)后,非CKD组与CKD或ESRD组之间的匹配变量没有显著差异。CKD/ESRD糖尿病患者在不同时间间隔内与非CKD糖尿病患者相比的全因死亡率、心血管死亡率、CHF住院率和ASCVD结局的调整后风险比(aHR)。与非CKD糖尿病患者相比,CKD和ESRD糖尿病患者的1年全因死亡率aHR分别为1.72(95% CI:1.48–1.99,P< 0.0001)和2.77(95% CI:2.05–3.73,P < 0.0001)。
调整后,与非CKD组相比,CKD和ESRD组的心血管死亡风险较高(1年aHR:1.84,95% CI: 1.44–2.35,P< 0.0001和aHR:1.87,95% CI 1.08–3.24,P= 0.0267),以及ASCVD事件(1年aHR: 1.44,95% CI: 1.24–1.68和1年aHR :2.33,95% CI 1.69–3.23, P均< 0.0001)和CHF(1年aHR:2.08,95% CI:1.75–2.47,P< 0.001和1年aHR :1.50,95% CI:1.04–2.17,P= 0.0286)的1年再住院率较高。总结来看,与非CKD组相比,除CHF住院率外,ESRD组在主要结局上的风险高于CKD组。
通过Cox比例风险回归分析的每个主要终点的亚组分析结果。高龄和男性性别在CKD组中与死亡率和某些不良心血管结局独立相关。高龄在ESRD组中与死亡率相关。既往的AKI和AF在CKD组中与较高的CHF风险相关,而非CKD组中则未观察到这种情况。没有药物被发现对预防所有主要结局有益。利尿剂的需求或不当使用与CKD组中的死亡率和CHF风险相关。此外,一些传统风险因素,如高血压和高脂血症,在糖尿病患者中与死亡率呈反向关联。
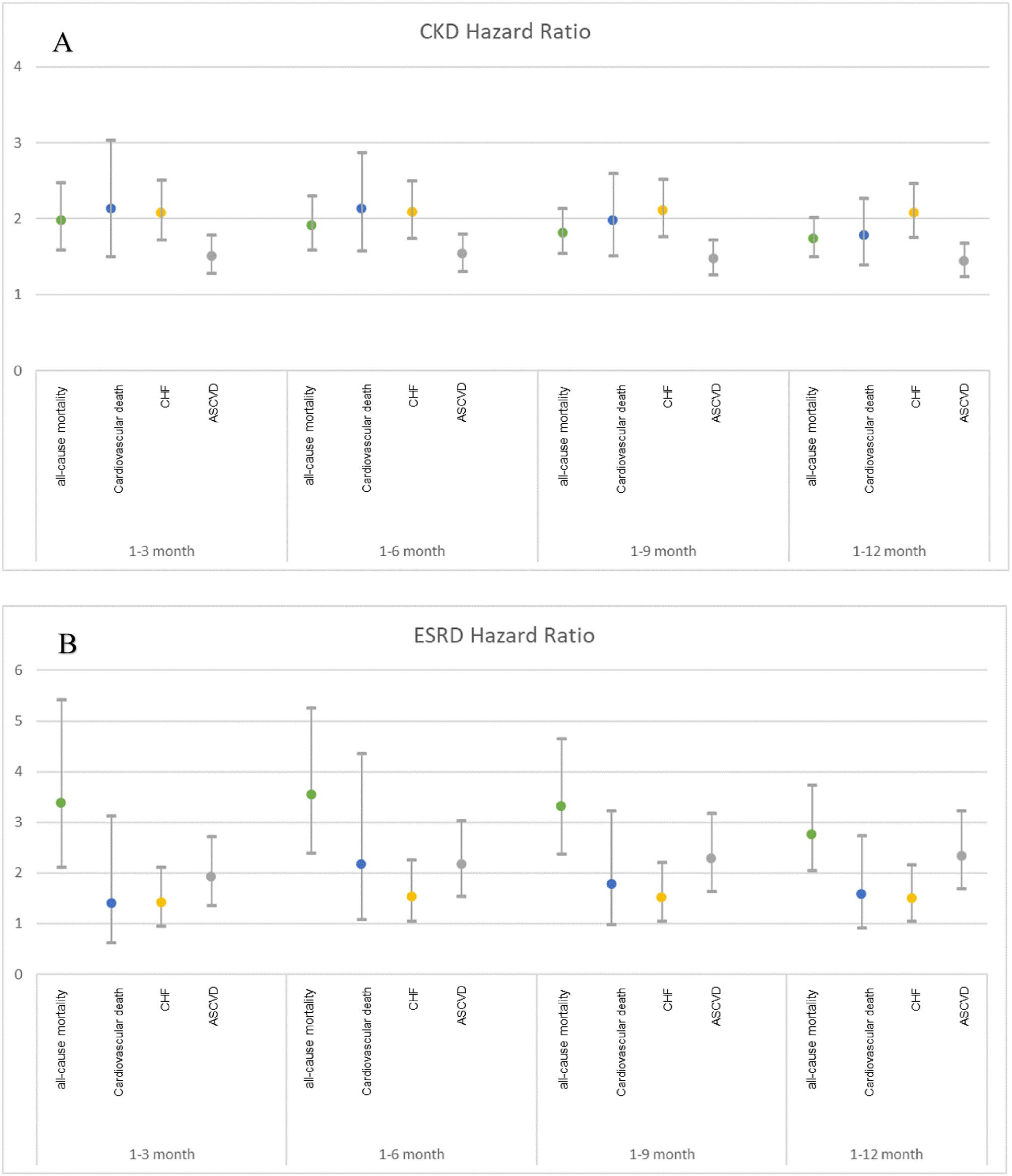
(A) CKD与非CKD在不同时间间隔内的全因死亡率、心血管死亡、CHF、ASCVD的调整后风险比及95%置信区间。
(B) ESRD与非CKD在不同时间间隔内的全因死亡率、心血管死亡、CHF、ASCVD的调整后风险比及95%置信区间。
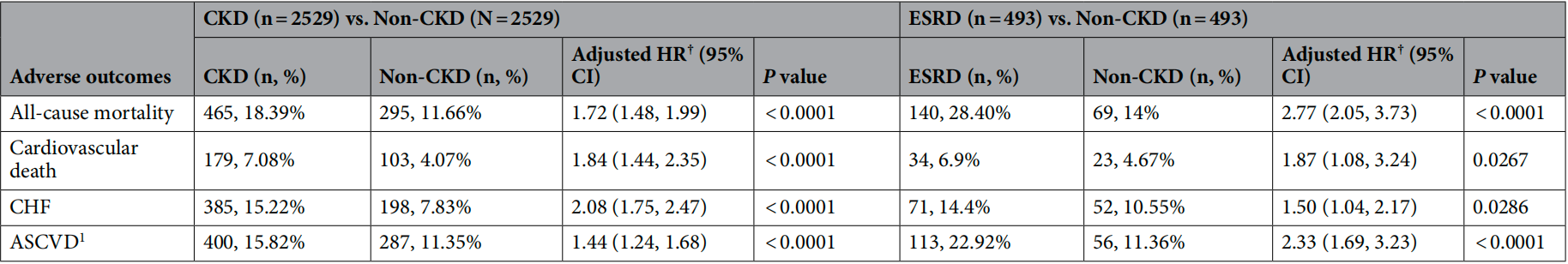
一年内比较CKD与非CKD、ESRD与非CKD组的全因死亡率、心血管死亡、CHF、ASCVD的调整后风险比及95%置信区间
三、讨论
这项回顾性队列研究探讨了肾功能不全对糖尿病患者的不利和预测性影响。研究发现,糖尿病患者如果伴有CKD或ESRD,其中期全因死亡率、心血管死亡率、CHF住院率以及动脉粥样硬化性心血管疾病(ASCVD)结局的风险显著高于没有CKD的患者。在CKD和ESRD两组间,ESRD组在全因死亡率、心血管死亡率和ASCVD结局方面的风险高于CKD组,但CHF的风险较低。研究还发现,年龄增长与糖尿病患者的死亡率有关,男性在CKD组中与全因死亡率和ASCVD结局相关。利尿剂的使用或不当使用与CKD组患者的死亡率和CHF风险有关。
研究表明,糖尿病的主要并发症之一是CVD,包括CAD、PAOD和中风。糖尿病是CHF的重要预测因素,独立于高血压和CAD的同时存在。糖尿病患者的CHF风险显著增加,男性患者的风险是非糖尿病患者的2-4倍,女性则是5倍。慢性肾病是糖尿病患者死亡风险的重要因素,尤其是当eGFR<60 mL/min/1.7 m2时,CHF的发病率三倍增加。
在临床治疗方面,现行指南推荐对DM和CKD患者进行包括高血压、体液过多、电解质异常、代谢性酸中毒、贫血和代谢性骨病的并发症管理。研究还指出了在糖尿病伴CKD和CVD患者中的风险因素和治疗选择。ACEI或ARB是优先选择的药物,但在本研究中,ACEI/ARB的使用率相对较低。
这项研究的优势在于大样本量和多变量调整,以及亚组分析。研究通过倾向评分匹配减少选择偏倚和混杂因素影响。然而,该研究也有一些局限性,如缺乏生活方式、药物依从性和个人习惯的数据,并且作为真实世界的观察性研究,可能存在未测量的混杂因素。此外,研究结果可能仅对台湾和其他有全民健康保险的国家具有普遍性。
尽管本研究提供了有价值的见解,但其回顾性设计和潜在的未测量混杂因素可能影响结果的准确性。此外,研究样本局限于台湾,可能限制其全球适用性。因此,需要更多的前瞻性研究和随机对照试验来验证这些发现,以改进糖尿病伴肾功能不全患者的管理策略。
结论
综合本研究结果,我们可以得出结论,DM患者中CKD和ESRD的存在显著增加了心血管事件的风险,这要求临床医生在治疗策略中更加重视肾功能的保护和合理管理。尽管研究提供了CKD和ESRD对心血管结果影响的重要证据,但仍需要进一步的高质量研究来探索更有效的预防和管理策略,以改善DM患者的整体预后。
参考文献
【1】Chou CL, Chiu HW, Hsu YH, Yu SM, Liou TH, Sung LC. Impact of chronic kidney disease and end-stage renal disease on the mid-term adverse outcomes in diabetic patients with cardiovascular diseases. Sci Rep. 2024 Jul 9;14(1):15770. doi: 10.1038/s41598-024-66655-0.
原创文章:方舟健客版权所有,未经许可不得转载。