NEJM:早产风险增加!一款孕妇RSV疫苗开发中止
 学术前沿官方号
学术前沿官方号孕期接种疫苗是预防婴儿感染性疾病的有效策略。呼吸道合胞病毒(RSV)是引起婴幼儿下呼吸道感染的主要病原体。本研究旨在评估一种基于RSV预融合F蛋白的候选母体疫苗(RSVPreF3-Mat)的有效性和安全性。
一、研究方法
本研究是一项多中心、双盲、随机、安慰剂对照的III期临床试验,纳入18至49岁之间的孕妇。参与者在孕24周0天至34周0天期间,以2:1的比例随机分配接受RSVPreF3-Mat疫苗或安慰剂。主要结果包括婴儿从出生到6个月时的任何或严重的医学评估的RSV相关下呼吸道感染,以及婴儿从出生到12个月内的安全性。由于观察到疫苗组早产风险高于安慰剂组,提前停止了入组和接种,并对早产安全性信号进行了探索性分析。
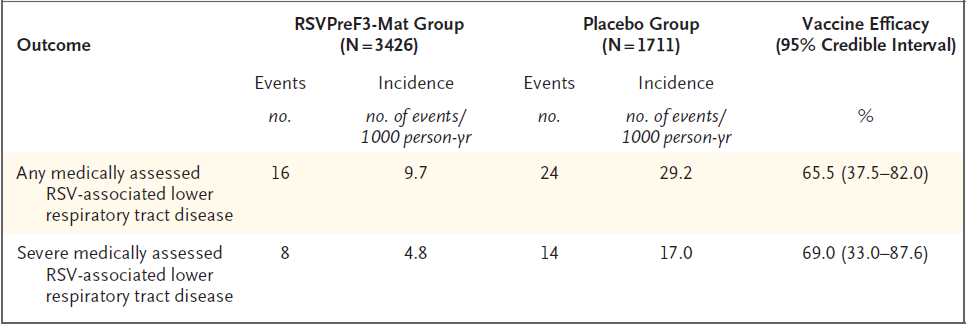
疫苗对RSV相关下呼吸道疾病的有效性
二、研究结果
1. 受试者
共有5328名孕妇入组:3557名接受了RSVPreF3-Mat疫苗,1771名接受了安慰剂。出生后第43天的数据包括5233名婴儿的数据:疫苗组3494名,安慰剂组1739名。每个试验组大约50%的受试者来自低收入或中等收入国家。母体基线特征以及婴儿出生时特征在两个试验组之间总体一致,并且根据国家收入水平进行了平衡。
2. 有效性
共有3426名疫苗组婴儿和1711名安慰剂组婴儿从出生到6个月时被跟踪,并被纳入有效性分析。从出生到6个月时,疫苗组16名婴儿发生医学评估的RSV相关下呼吸道感染,安慰剂组24名婴儿发生(疫苗效力,65.5%;95%CI 37.5%至82.0%)。两组分别有8名和14名婴儿发生严重RSV相关下呼吸道感染(疫苗效力,69.0%;95%CI 33.0至87.6)。
3. 安全性
两个试验组中特别关注的不良事件比例相似,除了早产路径(胎膜早破、早产临产和医生发起的早产)、婴儿早产率和新生儿死亡率在疫苗组更高。早产和新生儿死亡外的严重不良事件发生率在两组间相似。
4. 早产安全信号
2022年2月,独立数据监控委员会报告了疫苗组(7.6%,183/2419)相比安慰剂组(5.0%,60/1199)更高的早产发生率,相对风险为1.51。即便在所有母亲分娩后,早产的风险不平衡仍然存在,疫苗组6.8%的婴儿发生早产,而安慰剂组为4.9%,相对风险1.37。这表明接种RSVPreF3-Mat疫苗的孕妇有更高的早产风险,每54名接受疫苗的婴儿中可能会有1例额外的早产发生。
5. 新生儿死亡
新生儿死亡在疫苗组(0.4%,13/3494)和安慰剂组(0.2%,3/1739)之间的差异不显著,相对风险为2.16。早产儿死亡在疫苗组有7例,而安慰剂组无,这可能与疫苗组早产发生率较高有关。所有新生儿死亡均与早产并发症相关,未发现与疫苗接种有直接联系。
6. 早产时间分布
本研究中,早产发生率呈现出明显的时间分布特征。在2021年4月至12月期间,观察到疫苗组与安慰剂组之间早产发生率的不平衡,特别是在8月至12月期间;低收入和中等收入国家中的不平衡更为显著。这种时间模式与疫苗批次无关,表明可能存在与特定时间段相关的外部因素。值得注意的是,这一时间分布与COVID-19 Delta变异株流行期间相吻合,但研究数据显示,报告的COVID-19感染、SARS-CoV-2感染证据或COVID-19疫苗接种情况,并不能解释疫苗组中早产发生率的升高。这一发现提示医疗专业人员在分析早产风险时,应考虑除生物医学因素之外的时间相关因素,如环境变化、社会经济状况或其他未明确的时间敏感因素,这些因素可能在特定时期内对孕妇的健康产生影响。
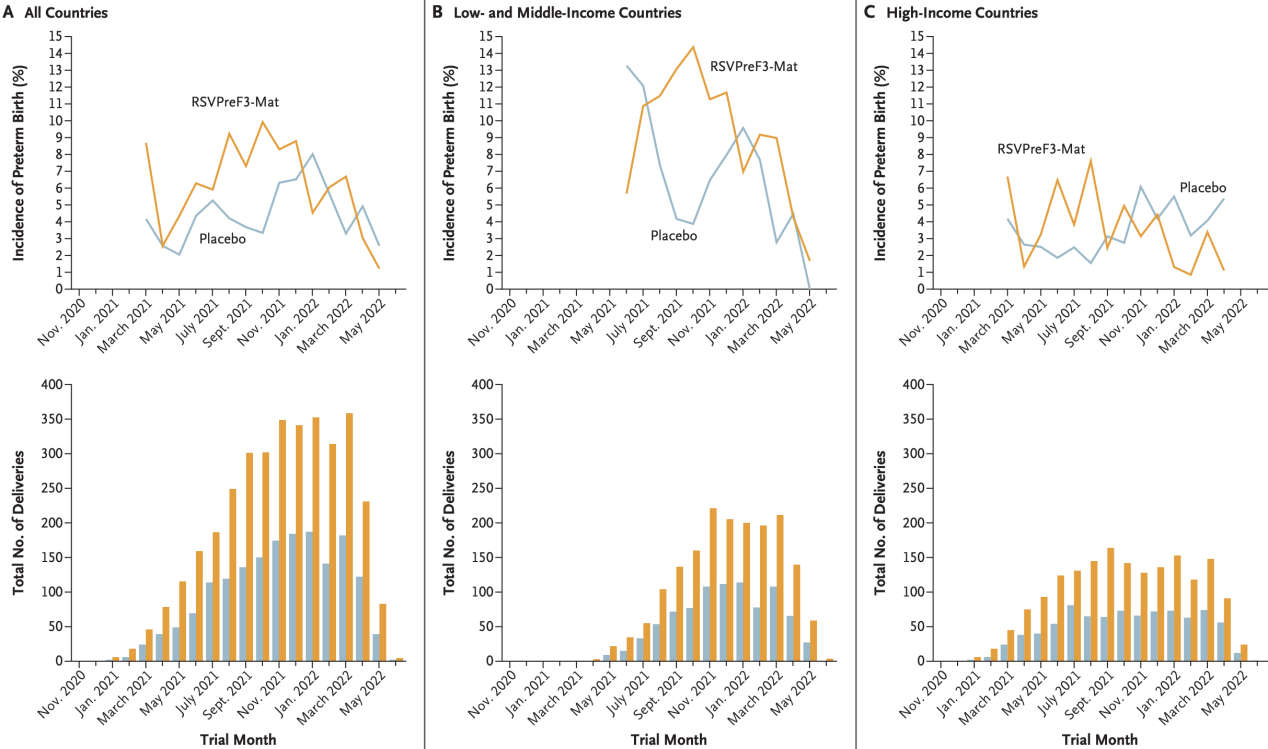
每月早产发生率与分娩数量
7. 孕期接受额外疫苗接种
在本研究中,近70%孕妇还接受了至少一种额外的疫苗,这符合各试验中心的标准护理和参与者的选择。最常见的额外疫苗包括百日咳、COVID-19 mRNA疫苗、流感疫苗、破伤风疫苗以及破伤风-白喉疫苗。研究发现,受试人群中接受额外疫苗者的婴儿早产率低于未接受额外疫苗的婴儿,这种差异在安慰剂组中更为显著。接受额外疫苗的孕妇中,RSVPreF3-Mat疫苗组与安慰剂组相比,早产风险更高;这一现象尤其在低收入和中等收入国家更为明显。这可能表明,除了疫苗本身,其他与疫苗接种相关的健康行为或医疗条件也可能影响早产的风险。
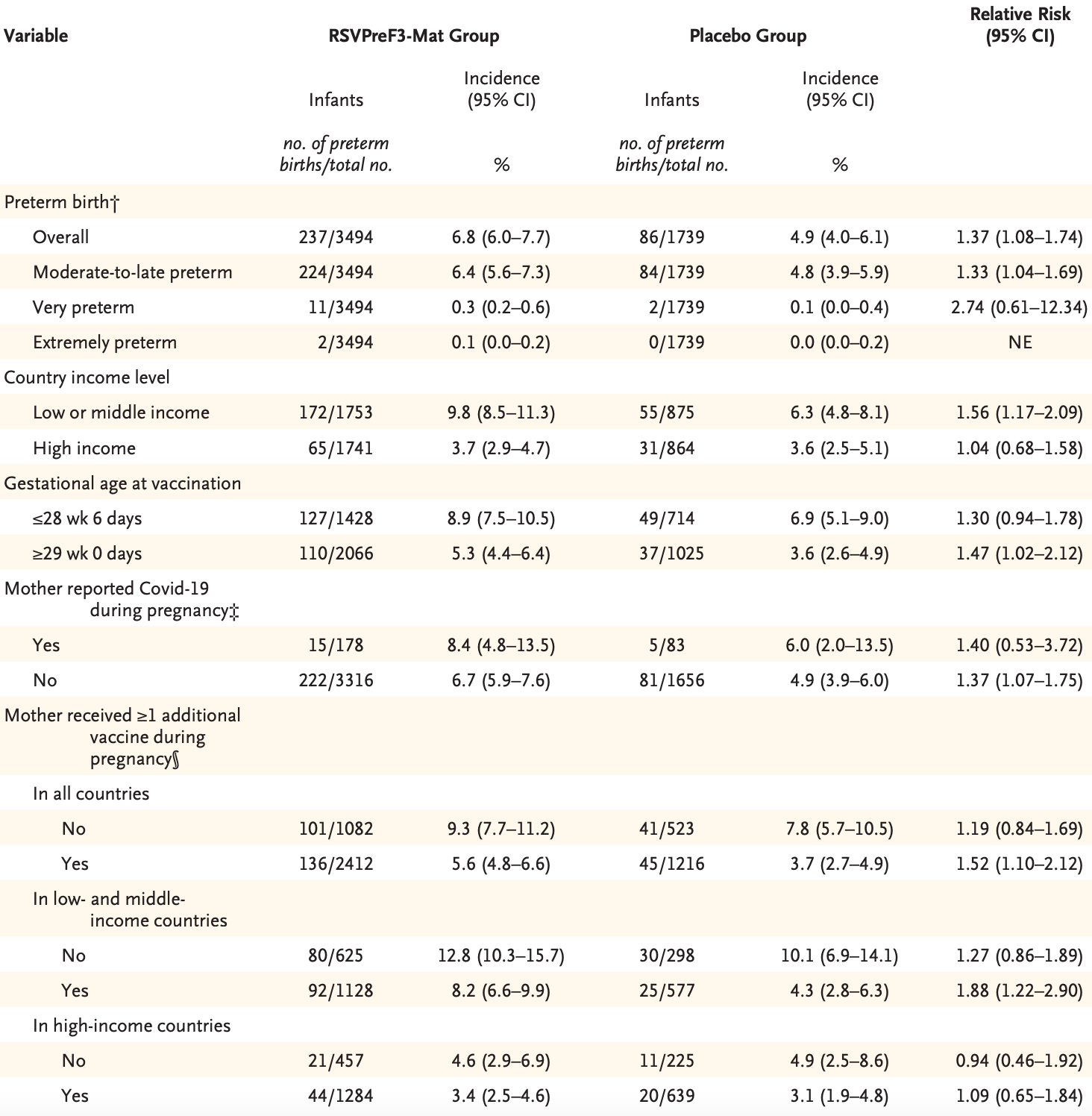
根据不同风险因素对婴儿早产风险的事后分析
三、讨论
研究结果显示,RSVPreF3-Mat疫苗在降低婴儿RSV相关下呼吸道感染风险方面具有潜力,但同时增加了早产的风险。早产可能与多种因素相关,包括母体健康状况、社会经济地位和环境因素。本研究中,早产风险的增加主要集中在低收入和中等收入国家,且在特定时间段内更为明显。尽管研究中考虑了COVID-19大流行可能的影响,但未发现疫苗组与安慰剂组在早产风险上的差异与COVID-19感染或疫苗接种有直接关联。
结论
RSVPreF3-Mat疫苗在预防婴儿RSV感染方面显示出一定的效力,但其增加的早产风险引起了安全关注。这一发现导致该疫苗的进一步开发被中止。尽管早产的机制尚不清楚,但研究结果提示我们,在考虑母体疫苗的安全性和有效性时,需要更加谨慎。
参考文献
【1】Dieussaert I, Hyung Kim J, Luik S, et al. RSV Prefusion F Protein-Based Maternal Vaccine - Preterm Birth and Other Outcomes. N Engl J Med. 2024;390(11):1009-1021. doi:10.1056/NEJMoa2305478.
原创文章:方舟健客版权所有,未经许可不得转载。