真实世界研究揭秘NSCLC生存率:帕博利珠单抗治疗2年后再坚持是否必要?
 医学热点官方号
医学热点官方号非小细胞肺癌(NSCLC)长期以来一直是全球癌症相关死亡的主要病因之一,其发病率因吸烟问题而持续上升。自2010年代免疫检查点抑制剂(ICIs)的问世,如帕博利珠单抗(pembrolizumab),NSCLC的治疗策略和预后发生了革命性变化。然而,临床试验往往未能全面反映真实世界的治疗情况,尤其是老年患者、一般状况较差的患者和有严重合并症的患者常被排除在外,导致实际治疗效果与临床试验结果存在差距。此外,临床试验通常将帕博利珠单抗的治疗时长限制在2年内,但临床实践中医生往往基于患者的病情反应自行判断是否延长治疗。
近期,一项发表在《Lancet》子刊的真实世界研究,通过全国范围回顾性队列分析,利用法国国家健康保险数据库(SNDS),旨在探索帕博利珠单抗治疗的最佳持续时间及其对晚期NSCLC患者总体生存的实际影响,同时评估实际临床治疗中的预后因素,以期为临床治疗决策提供更为精确的指导和参考。
一、研究方法
研究基于法国国家健康保险数据库(SNDS)开发的ATHENA队列研究,包含2015年1月1日至2022年12月31日期间新诊断肺癌的所有患者。SNDS涵盖从2006年起大部分由国家健康保险报销的门诊服务数据,使用ICD-10和ATC分类。研究对象为18岁以上的肺癌患者,排除在研究前5年内有肺癌住院史或其他癌症诊断者。分析考察帕博利珠单抗治疗22个月后停药的患者,并使用多变量逻辑回归和Cox比例风险模型估算其生存率。研究对潜在混杂因素进行倾向评分分析,并进行多种敏感性分析。
二、研究结果
1. 基线患者信息
在2015年至2022年期间,共识别了546251名具有肺癌编码的保险受益人。经过排除后剩余391106名新发肺癌患者。其中,50083名接受了帕博利珠单抗治疗。在排除接受后线帕博利珠单抗治疗及同时诊断其他癌症的患者后,有43,359名患者作为一线治疗接受了帕博利珠单抗。这些患者中,23668名在治疗前两年内死亡,3282名提前停止了帕博利珠单抗治疗,13195名存活但随访不足两年。最终,3214名患者用于分析两年后治疗持续时间。一线治疗人群中,诊断时的中位年龄为65岁(IQR: 58-71),男性占67.0%,61.3%接受了化疗免疫治疗,常规伴随药物包括止痛药(74.9%)、开始帕博利珠单抗治疗时的类固醇(55.6%)、质子泵抑制剂(45.2%)、降脂药(35.3%)、肾素-血管紧张素系统抑制剂(34.5%)和非甾体抗炎药(32.5%)。
2. 一线人群的总体生存率和预后因素
在对一线使用帕博利珠单抗治疗的肺癌患者的研究中,中位随访时间为25.9个月,所有接受帕博利珠单抗治疗的患者的中位总生存期(OS)为15.3个月。一线使用帕博利珠单抗的中位OS为15.7个月,相较于后线治疗的13.7个月有所提高。1至5年的总生存率分别为56.7%、39.7%、30.9%、25.9%和22.3%。以 2 个月为界,仅使用帕博利珠单抗的中位OS为22.4个月,而帕博利珠单抗联合化疗的中位OS为19.9个月。性别对生存期有显著影响,女性患者的中位OS(18.9个月)长于男性患者(14.5个月)。此外,年轻患者(<50岁)的中位OS为18.4个月,而80岁以上患者的中位OS显著降低至11.7个月(P < 0.001)。
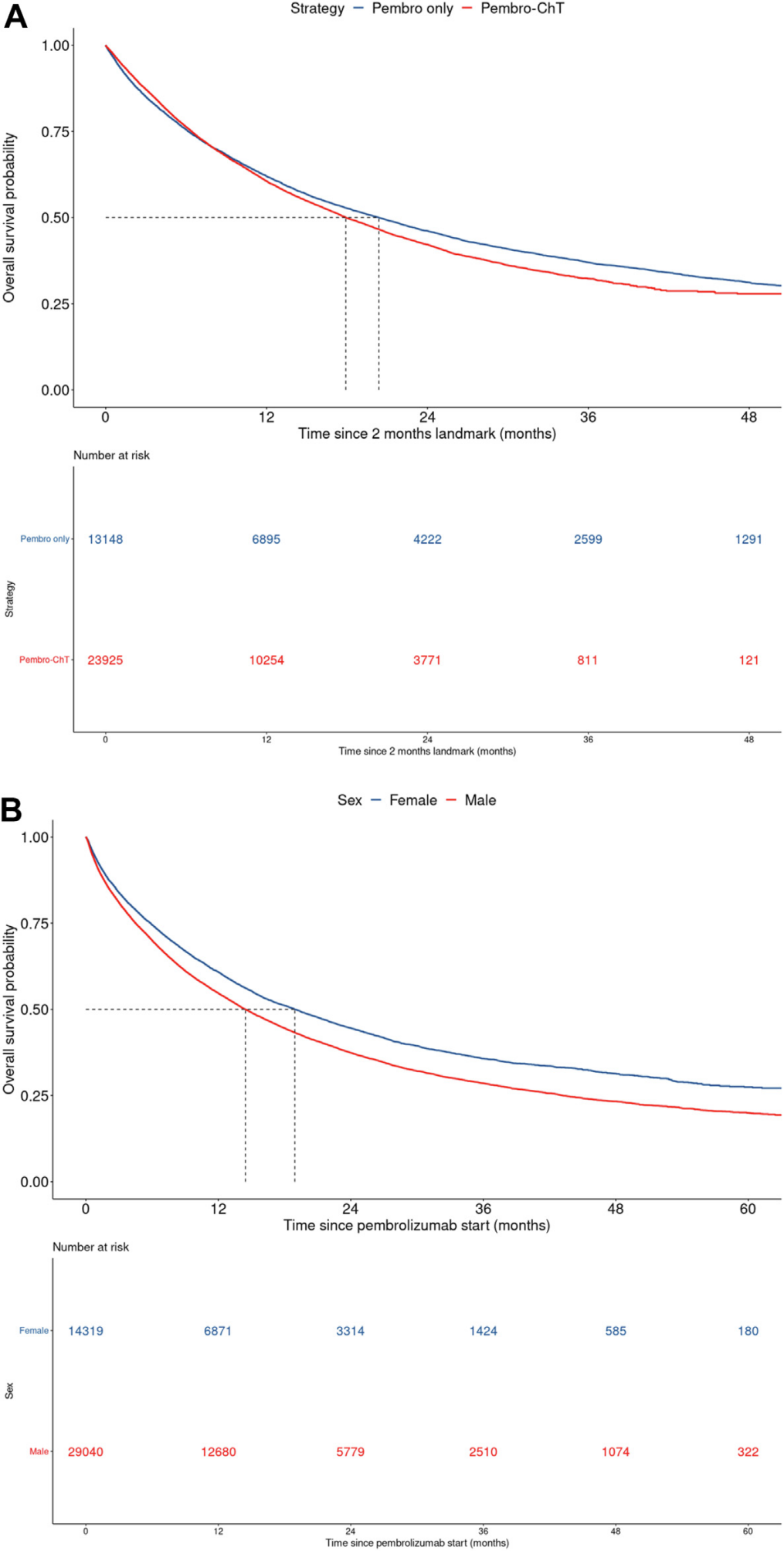
A. 帕博利珠单抗单独使用或与化疗联合使用时的总生存率。B: 根据性别划分的帕博利珠单抗的总生存率。C: 根据性别和化疗免疫疗法划分的帕博利珠单抗的总生存率。D: 根据治疗中心类别划分的一线帕博利珠单抗的总生存率。
图A和C以2个月为界,以避免生存时间偏倚。
多变量分析显示,与生存期恶化相关的独立因素包括:
●高龄:年龄超过60岁(HR = 1.16 [1.09–1.23]; P < 0.001);年龄超过70岁(HR = 1.26 [1.18–1.35] ; P< 0.001);年龄超过80岁(HR = 1.42 [1.31–1.53]; P< 0.001;2021-22年诊断,HR = 1.12 [1.03–1.22]; P= 0.04);
●治疗中心的病例量: 在中患者量的医疗中心治疗(HR = 1.12 [1.08–1.15]; P< 0.001);在低患者量的医疗中心治疗(HR = 1.18 [1.13–1.23] ; P< 0.001);
●贫困指数:生活贫困指数第四分位数(HR = 1.09 [1.04–1.13]; P= 0.001);生活贫困指数第五分位数(HR = 1.10 [1.05–1.15] ; P= 0.001);
●首次帕博利珠单抗需住院(HR = 1.73 [1.68–1.79] ; P< 0.001);
●糖尿病史,HR = 1.12 [1.08–1.13] ; P< 0.001;
●利尿剂处方史(HR = 1.08 [1.03–1.13] ; P= 0.004);β受体阻滞剂处方史(HR = 1.09 [1.05–1.12] ; P< 0.001;止痛药处方史,HR = 1.07 [1.03–1.11] ; P< 0.001)。
●性别与化疗免疫治疗之间存在显著交互作用。帕博利珠单抗单药组中,男性相比女性的风险比为HR = 1.06 ([1.01–1.11] ; P= 0.05);而帕博利珠单抗联合化疗组中,男性相比女性的风险比为HR = 1.27 ([1.23–1.31] ; P< 0.001)。
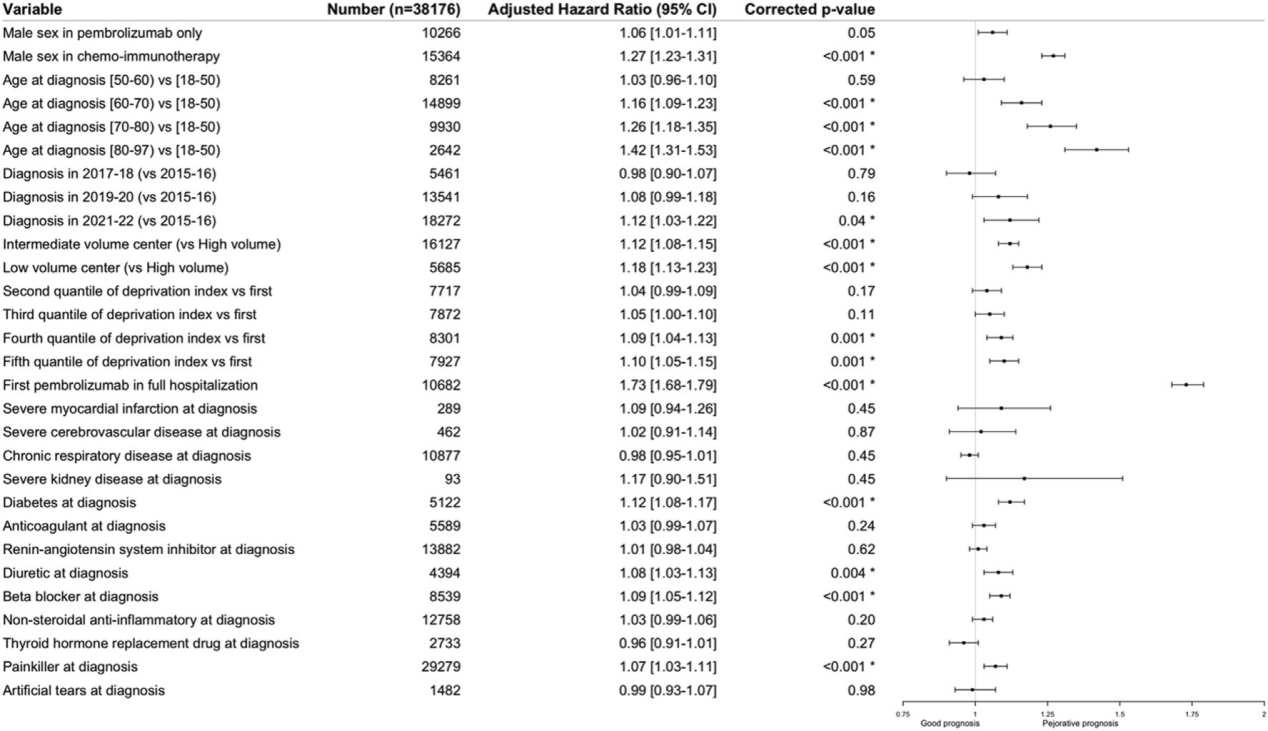
一线帕博利珠单抗人群预后因素的森林图。通过多变量比例风险Cox模型调整得出的调整风险比,调整变量包括:性别、诊断时年龄、中心类型、贫困指数、首次帕博利珠单抗在住院期间给药、诊断时严重心肌梗死、诊断时严重脑血管疾病、诊断时严重肾脏疾病、诊断时慢性呼吸道疾病、诊断时糖尿病、诊断时肾素-血管紧张素系统抑制剂、诊断时抗凝剂、诊断时利尿剂、诊断时β受体阻滞剂、诊断时非甾体抗炎药、诊断时甲状腺激素替代治疗、诊断时止痛药、诊断时人工泪液、化疗免疫治疗、首次帕博利珠单抗时抗生素、首次帕博利珠单抗时质子泵抑制剂、首次帕博利珠单抗时类固醇、基线放疗。
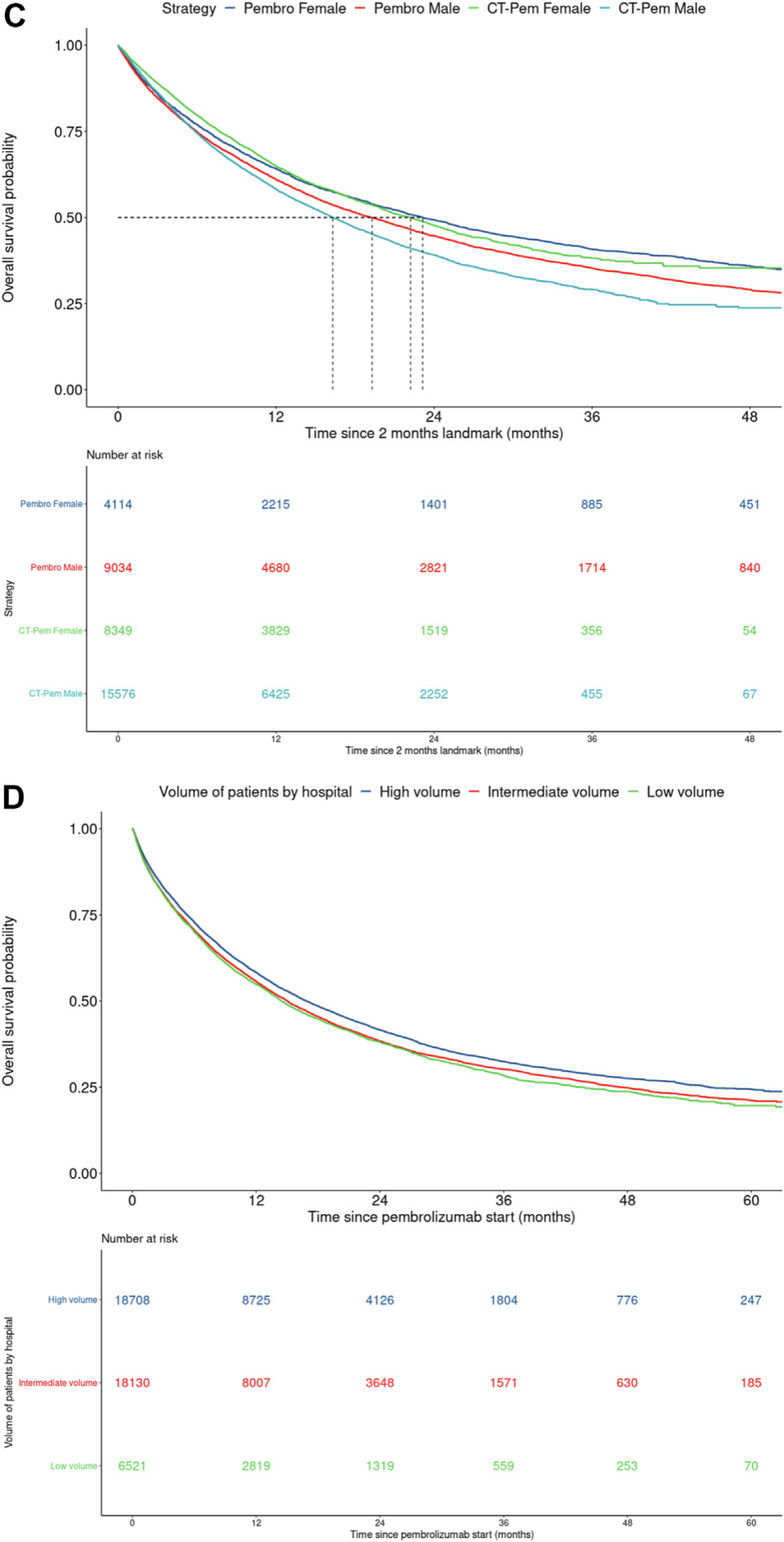
3. 治疗时长的影响
在对帕博利珠单抗治疗超过2年的患者进行的研究中,研究者发现继续使用帕博利珠单抗的患者与停止使用的患者在接受治疗的中心量级上有显著差异(P<0.001)。继续治疗的患者中位治疗时间为33.2个月,而使用培美曲塞在两组中的中位持续时间均为7.6个月。在多变量逻辑回归分析中,唯一与继续使用帕博利珠单抗独立相关的因素是在接受中等或低量级医疗中心治疗。β阻滞剂处方史与2年后停止帕博利珠单抗的概率独立相关(P=0.03)。在29至60个月期间,继续治疗组和终止治疗组分别有250名和90名患者死亡。在倾向得分加权后,超过2年的持续使用与更好的总生存率无关(HR=0.97,P=0.95)。此外,终止治疗2年后的患者肺癌死亡更多,但其他原因死亡较少。

帕博利珠单抗作为一线治疗两年后的总生存率
以避免生存时间偏倚,进行了以29个月为界的分析。
那些停止治疗但在最后一次帕博利珠单抗输注后两个月内进行了化疗的患者被排除在外(因疾病进展而停止)。
三、讨论
在这项回顾性队列研究中,利用全面的医疗行政数据库,研究了帕博利珠单抗在非小细胞肺癌(NSCLC)患者中的疗效,结果显示其中位总生存期为15.7个月,5年生存率为22.3%,与先前发表的数据一致。研究指出,首次住院使用帕博利珠单抗是不利的预后因素,可能因为这些患者的总体健康状况较差。此外,疼痛药物处方史与更差的总生存期相关,可能反映了更为严重的疾病负担。心脏病史、使用利尿剂以及糖尿病患者也显示出更差的生存预后,这可能与心血管并发症和糖尿病引起的免疫抑制有关。
研究首次发现,高患者量的治疗中心比低患者量的治疗中心具有更高的生存率,这可能由于前者提供了更便捷的专家医疗服务和多学科诊疗。虽然研究控制了多种共病和生活地区贫困指数,但存在的招募偏倚和未测量的混杂因素仍可能影响结果。此外,研究发现女性患者的生存率高于男性,尽管性别对治疗结果的影响在文献中有不同的报道。
但研究也在几个方面存在局限性。首先,回顾性研究可能存在选择偏倚和混杂因素,尽管研究使用了倾向评分方法来尽量减少这些偏倚。数据库中缺乏肿瘤PD-L1表达水平和患者表现状态等重要预后因素,研究只能进行近似调整。另外,研究未包含病情状态(如有无进展)的数据,但通过调整与疾病活动有关的变量来间接评估。
结论
本研究提供了迄今为止最大的关于帕博利珠单抗治疗的真实世界数据集。综合来看,尽管具有一定的外部效度,涵盖了广泛的患者群体和多种共病因素。其结果对于理解帕博利珠单抗在真实世界中的应用和优化治疗策略具有重要意义。这些发现对于晚期NSCLC患者的治疗决策具有重要意义,提示医生在考虑治疗时长时需权衡患者个体情况。同时,研究强调中心治疗量和患者特征对生存结果的影响,为临床医生提供了重要的预后评估依据,建议未来加强高治疗量中心的多学科合作,提高患者管理质量。
参考文献
【1】Adrien Rousseau, Stefan Michiels, Noémie Simon-Tillaux, et al. Impact of pembrolizumab treatment duration on overall survival and prognostic factors in advanced non-small cell lung cancer: a nationwide retrospective cohort study. The Lancet Regional Health –Europe. 2024;43: 100970. https://doi.org/10.1016/j.lanepe.2024.100970
原创文章:方舟健客版权所有,未经许可不得转载。








