直播回顾 | 乙肝不仅可以预防,而且可以实现母婴零传播
 刘映霞个人号
刘映霞个人号慢性乙型肝炎病毒(HBV)感染是一个世界性的公共健康问题,曾经我国是HBV感染“重灾区”,虽然如今已经摘掉“乙肝大国”的帽子,但是仍有超过两千万的HBV育龄女性正在因为害怕“遗传给下一代”而不敢“怀孕”。
为了解答广大患者在治疗中面临的疑问和难题,方舟健客《名医健谈》栏目邀请到了深圳市第三人民医院副院长刘映霞教授,为大家科普“乙肝患者如何预防以及实现母婴零传播”。

(扫码可直接观看精彩回放)
直播内容精彩整理如下:
感染了乙肝病毒后我们最担心什么?首先给大家讲述两个案例。一位55岁男性患者A,他每年都会带全家人做体检,因为他的弟弟、侄子等五位家人全部都是乙肝病毒(HBV)慢性感染者,但是他本人却很少体检。
最近一次带家人来体检,医生发现他的脸色发黑,且自述右上腹不舒服,经B超检查,诊断肝癌晚期,最后这位患者三个月后因病去世了。
这便是乙肝患者最担心的问题。感染乙肝病毒以后,从急、慢性肝炎向肝硬化转变,最终发展为肝癌。
然而第二个案例同为乙肝患者,他却有着不一样的结局。这位40岁的男性患者B,一直在积极进行抗病毒治疗3年了,并遵医嘱定期复诊。2012年新婚后常规到院复诊,因B超显示肝脏有新增的结节,进一步检测后发现是肝癌,因为发现早,是微小肝癌,经手术切除后,患者存活10年至今仍状况良好。
可见,即使是肝癌我们也可以经早期发现治疗得到良好的预后效果,患有慢性乙型肝炎通过抗病毒治疗也可以阻止向肝硬化发展,即便发展为肝纤维化临床上仍可逆转,当然,最好就是不要发生乙肝病毒感染。实际上每个环节都是可防可控的。
可以说,预防贯穿于乙肝病程的各个环节。
为什么要重点关注乙肝母婴传播
母婴传播是乙肝病毒的一个主要传播途径,经过母婴传播感染的HBV患儿,90%以上都会转为慢性感染。在我们的认知里,乙肝经过数十年才会转变为肝癌。然而最近几年数据显示,肝癌患者的年龄在减小,阻断乙肝的母婴传播迫在眉睫。
众所周知,孩子出生后接种乙肝疫苗和注射乙肝免疫球蛋白就是防治儿童感染的最好策略。根据国家计划免疫规定的说明(2021年版)对于没有感染乙肝病毒的孕妇生下的孩子只需接种三针乙肝疫苗,对于表面抗原阳性的孕妇生下的孩子除了常规乙肝疫苗接种还需加注射乙肝免疫球蛋白(HBIG),因为HBIG属于被动免疫,注射后可以马上发挥作用,但是由于综合保护时效较短,因此还需要按照流程接种乙肝疫苗。
然而一项回顾性研究表明,即使接受乙肝疫苗和HBIG联合免疫后,对于某些高病毒载量的孕妇生下的孩子仍存在5%到15%(不同国家比率有所不同)的母婴传播率。并且病毒载量越高,免疫失败风险越高。
因此我们要把阻断乙肝病毒母婴传播的视线聚焦于高风险孕妇,如高病毒载量孕妇。
如何做到乙肝母婴零传播
一、建设HBV母婴阻断体系
1. 对育龄妇女从怀孕前就进行筛查
根据体系流程,怀孕后第一时间就要筛查,不要拖到晚期妊娠,并且主张怀孕前的育龄妇女就要进行筛查,确认自己是否是乙肝病毒的感染者。
2. 怀孕后早期根据不同风险进行评估监测
孕早期建议做两对半检测,确认是否表面抗原阳性。如若阳性需到母婴阻断门诊由专科医生进一步诊断是否属于高风险人群(HBV DNA≥2x10^5IU/mL)。
3. 高风险孕妇则进行抗病毒治疗以及产后随访
评估完后在(24-28周)对高HBV载量孕妇进行抗病毒治疗,产后每8到12周进行定期复查。
生下的新生儿同样会进行随访,出生后第一时间了解婴儿表面抗原是否阳性,以及注射完三针疫苗后1~2个月检测是否出现母婴传播,孩子是免疫失败还是低/弱免疫应答,亦或是已经产生了足够的保护性抗体,根据不同的情况再对孩子进行下一步规划。
可以说阻断HBV母婴传播体系建设是经由儿科、产科、肝病科、感染科、信息科等多学科多部门联合,全面系统的管理从而实现HBV母婴零传播。
二、乙肝母婴传播的风险因素及预测研究
通过对HBV感染母子进行了全基因测序,发现乙肝病毒的X基因可能通过调节病毒复制而在HBV母婴传播中起作用,这一发现有望应用于检测试剂,用于风险因素的提前判断。
三、探索更适合妊娠期的抗病毒治疗方式
《阻断乙型肝炎病毒母婴传播临床管理流程(2021)》新增提出TAF用于阻断HBV母婴传播的抗病毒治疗。
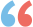
《阻断乙型肝炎病毒母婴传播临床管理流程(2021)》
三、阻断HBV母婴传播的抗病毒治疗
(1)若孕妇HBV DNA≥2×105 IU/ml, 经知情同意后,可于妊娠28周给予TDF 进行抗病毒治疗。如果孕妇存在骨质疏松、肾损伤或导致肾损伤的高危因素,或消化道症状严重,可以选择 TAF或替比夫定(LdT)。
新抗病毒药物:丙酚替诺福韦(TAF)阻断母婴传播的疗效和安全性依据
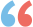
71例HBV高载量孕妇,在妊娠24~32周经TAF抗病毒治疗后:
85.9%(61/71)的母亲分娩时HBV DNA <200 000 IU / ml,母亲无严重不良反应;
在24-28周龄时,所有婴儿的HBsAg均为阴性,并且HBV DNA未检测到 (<100 IU / mL)。所有婴儿的体重、身高和头围与国家生长发育标准相当,且无严重不良反应;
结论:TAF能有效阻断HBV高病毒载量孕妇的母婴传播,并对孕妇和其婴儿(随访至24-28周)都是安全的。
因此,TAF有望成为妊娠期抗病毒阻断 HBV母婴传播的新选择。
四、重视婴儿免疫接种后的效果检测
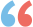
《阻断乙型肝炎病毒母婴传播临床管理流程(2021)》
九、婴儿免疫接种后的血清学检测
对于HBsAg阳性母亲的婴儿,在完成乙肝全程免疫接种1~2个月后,需抽血检测HBV血清标志物。检测免疫效果。
十、婴儿乙型肝炎免疫接种的效果评价
中强应答(≥100mIU/mL)可放心
低应答 (10-99mIU/mL) 有效,但是需警惕下降
无应答 (<10mIU/mL) 需重新接种疫苗
专家共识第九点提出接种三针疫苗后再1~2个月内检查两对半明确婴儿免疫接种的效果是否起效。这里也再次体现了婴儿随访的重要性。
需注意的是根据第十点的效果评价,即使效果显示无应答,婴儿表面抗原仍是阴性。没有携带HBV病毒妈妈生下的孩子接种疫苗也有5%的概率出现低应答或者无应答的现象。
针对这一特殊现象,经过新生儿免疫注射对无/低应答组和中强应答组出生时及12月龄血浆细胞因子分析有了新发现。
下列情况的孩子需重新接种乙肝疫苗
HBsAg阳性孕产妇所生儿童接种最后一剂HepB后1~2个月后, 需进行HBsAg和抗-HBs检测,若发现下列情况可再按程序免费接种3剂次HepB:
HBsAg阴性
抗-HBs阴性
抗-HBs小于l0mIU/ml
五、为了母婴零传播不断探索不断发现
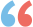
《阻断乙型肝炎病毒母婴传播临床管理流程(2021)》
十一、待解决的问题
2.无HBIG的母婴传播阻断方案
在专家共识第十一点中还提出了一个待解决的问题——无HBIG的母婴传播阻断方案。也就是说,乙肝患者妈妈在进行了抗病毒治疗去阻断HBV后,生下的孩子或可以不用注射HBIG。这一方案若能实现,对贫穷落后的国家有现实意义。针对这一问题,实际上早已开展研究并得出了可喜的结论。
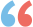
方法:多中心RCT研究,时间2018.4.6 ~ 2022.2.8,280位 HBeAg 阳性母亲入组, 265 位母亲和配对的269位 孩子完成了研究。
实验组: 从妊娠14-16周开始用TDF阻断母婴传播,新生儿分娩后免注射HBIG,仅注射乙肝疫苗;
对照组:从妊娠28周开始用TDF阻断母婴传播,新生儿分娩后注射HBIG+乙肝疫苗;
结果:随访28周,两组母婴传播率均为0。
结论:高病毒载量孕妇从妊娠14-16周开始用TDF阻断母婴传播后,新生儿可以免注射HBIG 。
最后,消除乙肝病毒母婴传播不仅仅我们国家的目标同时也是世界的目标。
WHO愿景——到2030年,消除乙肝传播危害: 慢性乙肝(CHB)发病和死亡分别降低90%和65%以上。
国际消除HBV母婴传播认证标准:实现乙肝母婴传播率<0.1%
《广东省消除艾滋病、梅毒和乙肝母婴传播工作实施方案(2021—2023年)》: 2023年全省实现消除乙肝母婴传播目标。
实现这些目标并不难,实际上只要做到“逢孕必检”和“逢阳必治”,那么完全可以实现HBV母婴零传播。

1. 妈妈孕期打乙肝免疫球蛋白是否有用?
回答:这是没有用的,经过各种研究,这是无效的措施,不主张在孕期注射类似乙肝免疫球蛋白的药物预防,这是无效的,真正有效的是抗病毒治疗。在24—28周进行抗病毒治疗,同时生下的孩子进行免疫注射,这才是最有效的方法。
2. 医生您好,丈夫是乙肝患者,现服用抗病毒药物,我怀孕了是否有影响?
回答:丈夫服核苷(酸)类似物抗病毒治疗对妻子没影响,也可以更换为妊娠B类药物;妈妈是乙肝病毒感染者,妈妈要选择妊娠B类药物。丈夫用药物无关系。
3. 乙肝表面抗原阳性的妈妈能不能哺乳?吃抗病毒药可以哺乳吗?
回答:抗病毒治疗的高风险人群分娩后可以停药也可以继续治疗,由专科医师评估,停药后可以哺乳,继续应用TDF者也可以哺乳。未抗病毒治疗的中低风险人群分娩后也可以哺乳。
4. 妊娠期肝功能异常会增加感染几率么?
回答:转氨酶高低不是增加母婴传播风险的指标,但是ALT升高提示由免疫耐受转化成为免疫激活、导致肝功能损害的风险,也可引发晚期妊娠出血风险。故要及时去母婴阻断门诊看专科医师。

医生投稿:文章来源于医生投稿,内容仅代表作者个人观点,不代表本平台立场,转载请联系原作者。