指南解读|一文读懂2025 AGA乙肝病毒再激活指南:如何精准预防与治疗?
 指南解读官方号
指南解读官方号在我国乃至全球范围内,乙肝病毒(HBV)感染一直是一个严峻的公共卫生问题。而在临床治疗中常面临乙肝病毒再激活(HBVr)的困境,HBVr在免疫抑制人群中尤为突出,可能导致严重的肝脏疾病,甚至危及生命。
HBVr通常发生在乙肝表面抗原(HBsAg)阳性或乙肝核心抗体(抗HBc)阳性的患者身上,免疫抑制是主要诱因,可能由药物治疗(如多种免疫调节药物)或病理状态(如某些疾病导致的免疫功能低下)引起。
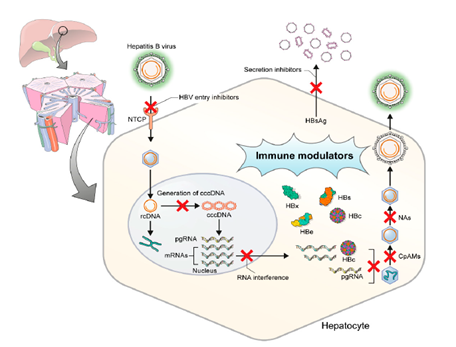
乙肝病毒在肝细胞中的复制靶点
HBV,乙肝病毒;NTCP,钠牛磺胆酸共转运多肽;rcDNA,松弛环状DNA;cccDNA,共价闭合环状DNA;NAs,(核苷)核苷酸类似物;pgRNA,前基因组RNA;CpAMs,核心蛋白组装调节剂
近期,美国胃肠病协会(AGA)发布了2025年版《AGA临床实践指南:高危人群乙肝病毒再激活的预防和治疗》,新版指南旨在更新2014年版指南,涵盖更多可能增加HBVr风险的因素,旨在为临床医生提供循证医学指导,帮助更好地管理HBVr风险,改善患者预后。本文就指南主要推荐意见,以及核心内容更新进行梳理解读。
影响HBVr风险的关键因素
免疫抑制药物与HBVr风险:
B细胞耗竭剂(如:利妥昔单抗)一直以来都与较高的HBVr风险相关。B细胞耗竭剂会破坏机体的免疫平衡,使得原本受抑制的乙肝病毒有机会重新活跃复制。
其他免疫抑制药物,如抗TNF药物、免疫检查点抑制剂(ICIs)、酪氨酸激酶抑制剂(TKIs)等,也会因不同的作用机制影响HBVr的发生风险。例如,抗TNF药物在HBsAg阳性个体中的 HBVr基线风险较高,而在HBsAg阴性/抗HBc阳性个体中风险相对较低。
个体血清学状态的影响:血清学状态是影响HBVr风险的关键因素之一。
HBsAg阳性患者HBVr风险通常高于乙肝感染已恢复(HBsAg阴性、HBV-DNA 阴性且 抗HBc阳性)的患者。这是因为HBsAg阳性意味着体内存在乙肝病毒的活跃复制,而乙肝感染已恢复的患者虽然体内有乙肝病毒感染的痕迹,但病毒复制通常处于相对静止状态。然而,在免疫抑制的情况下,即使是乙肝感染已恢复的患者,其HBVr风险也会增加。
不同疾病群体中的HBVr发生率:在接受免疫抑制治疗的不同疾病群体中,HBVr的发生率也有所差异:
• 在血液系统恶性肿瘤患者中,由于常常使用多种免疫抑制药物进行治疗,HBVr的发生率相对较高。
• 在接受化疗的非霍奇金淋巴瘤患者中,若同时使用高剂量皮质类固醇和其他免疫抑制药物,HBVr的风险会显著增加。
• 在自身免疫性疾病和类风湿关节炎患者中,虽然免疫抑制治疗强度可能相对较低,但HBVr的风险仍然不容忽视。
分层管理,精准防控|AGA对不同风险人群的推荐防治建议
高风险人群,积极抗病毒预防
高风险人群定义——HBVr基线风险预计大于10%,具体包括:
• 使用B细胞耗竭剂、抗TNF药物、蒽环类衍生物、TKIs、细胞因子/整合素抑制剂、CAR-T细胞疗法、抗IL6药物、JAK抑制剂等药物且HBsAg阳性的个体。
• HCV合并感染接受直接抗病毒药物(DAA)治疗且HBsAg阳性的个体。
• 接受经动脉化疗栓塞(TACE)治疗且HBsAg阳性的个体。
• 使用中等剂量(10-20m泼尼松或等效剂量)或高剂量(>20mg泼尼松或等效剂量)皮质类固醇治疗≥4 周且HBsAg阳性的个体。
推荐 1:对于乙肝病毒再激活高风险个体,美国胃肠病协会强烈推荐采用抗病毒预防措施,而非仅进行监测。(强烈推荐,中等确定性证据)
实施要点
• 推荐建议使用耐药屏障高的抗病毒药物,以减少耐药的发生风险。
• 抗病毒预防应在可能导致HBVr的药物使用前开始,并且应在停止使用这些风险药物后至少继续6个月(对于B细胞耗竭剂,停药后抗病毒预防应持续至少12个月;对于其他药物,停药后应持续至少6个月)。
中风险人群,权衡利弊选择方案
中等风险人群—— HBVr基线风险预计1%-10%,具体包括:
• 使用蒽环类衍生物、ICIs、TKIs、细胞因子/整合素抑制剂、CAR-T细胞疗法、抗IL6药物、JAK抑制剂等药物且HBsAg阴性/抗HBc阳性的个体。
• 使用中等剂量(10-20mg泼尼松或等效剂量)或高剂量(>20mg泼尼松或等效剂量)皮质类固醇治疗≥4周且HBsAg阴性/抗HBc阳性的个体。
• 使用低剂量(<10mg泼尼松或等效剂量)皮质类固醇治疗≥4周且HBsAg阳性/抗HBc阳性的个体。
• 接受TACE治疗且HBsAg阴性/抗HBc阳性的个体。
推荐 2:对于中等风险的HBVr个体,AGA建议使用抗病毒预防治疗,但也认可可根据患者情况选择监测。(有条件推荐,中等确定性证据)
实施要点:
• 该推荐假设使用的是抗药性屏障较高的抗病毒药物。
• 如果患者更重视避免长期使用抗病毒治疗以及相关成本,并且对于避免小风险的HBVr复发(尤其是对于HBsAg阴性者)不那么看重,且能够合理选择进行长期监测的可能性,患者可以选择主动监测而不是抗病毒预防治疗。监测应每1到3个月进行一次,且除了评估丙氨酸氨基转移酶(ALT)外,还必须评估乙型肝炎病毒载量。
低风险人群,监测为主,按需治疗
低风险人群——HBVr基线风险预计小于1%,具体包括:
• 使用甲氨蝶呤、6-巯基嘌呤(6-MP)、硫唑嘌呤等药物且HBsAg阳性或阴性/抗HBc阳性的个体。
• 接受关节内类固醇注射、使用中等剂量(10-20mg泼尼松或等效剂量)或高剂量(>20mg泼尼松或等效剂量)皮质类固醇治疗<1周且HBsAg阳性或阴性/抗HBc阳性的个体。
• 使用低剂量(<10mg泼尼松或等效剂量)皮质类固醇治疗≥4周且HBsAg阴性的个体。
• 使用抗TNF药物、ICIs且HBsAg阴性/抗HBc阳性的个体。
• HCV合并感染接受DAA治疗且HBsAg阴性/抗HBc阳性的个体。
推荐 3:对于低风险的HBVr个体,AGA建议仅进行监测,而不常规使用抗病毒预防治疗。(有条件推荐,中等确定性证据)
实施考虑:
• 该推荐假设进行常规和充分的随访,确保持续的监测。
• 如果部分患者希望避免HBVr的低风险(特别是正在使用多种低风险免疫抑制药物的患者),同时不太在意抗病毒治疗的负担和费用,也可合理选择抗病毒治疗。
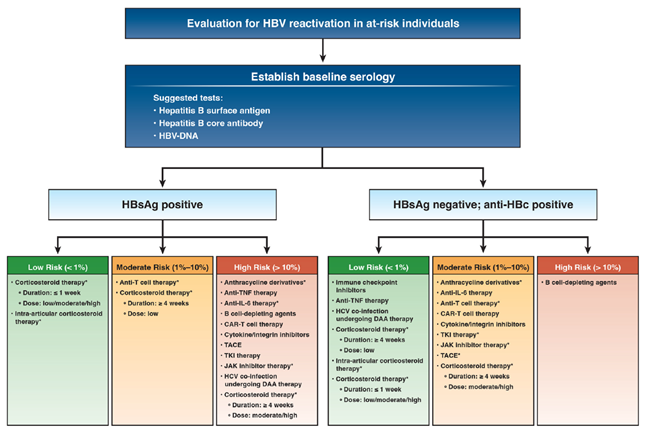
临床决策支持工具:HBVr。针对一线临床医生的风险分类总结及抗病毒预防治疗建议
缩写注释:TNF,肿瘤坏死因子;HCV,丙型肝炎病毒;DAA,直接抗病毒药物;IL-6,白细胞介-6;TKI,酪氨酸激酶抑制剂;TACE,经动脉化疗栓塞术
潜在风险人群,全面筛查不可少
推荐 4:对于有HBVr风险的个体,AGA建议进行乙型肝炎筛查。(强烈推荐,中等确定性证据)
实施要点:
• 通过筛查HBsAg、抗HBs和总抗HBc进行乙型肝炎筛查,不再需要根据HBVr的风险大小来分层筛查。
• 合理的做法是首先进行血清学标志物筛查(至少进行HBsAg、抗HBc的筛查),如果HBsAg和/或抗HBc结果为阳性,再进行病毒载量(HBV-DNA)检测 。
综上所述,AGA发布的这份HBVr防治指南为临床医生提供了全面、系统且具有针对性的指导。未来,随着医学研究的不断深入和临床经验的积累,相信HBVr的防治将会取得更好的效果,为广大患者带来更多的福祉。
参考文献:
1. Lee HW, Lee JS, Ahn SH. Hepatitis B Virus Cure: Targets and Future Therapies. Int J Mol Sci. 2020 Dec 28;22(1):213.
2. Ali FS, Nguyen MH, Hernaez R, et al. AGA Clinical Practice Guideline on the Prevention and Treatment of Hepatitis B Virus Reactivation in At-Risk Individuals. Gastroenterology. 2025 Feb;168(2):267-284.
原创文章:方舟健客版权所有,未经许可不得转载。