“不死的癌症”红斑狼疮到底有多严重?高危人群有哪些?
 健客医生官方号
健客医生官方号近日,“红斑狼疮”成为热门话题,引发了广泛关注。
对于这一疾病,很多人感到陌生,不清楚它究竟是什么病,会有什么症状,以及为何被称为“不死的癌症”?今天,我们就来一一解答这些疑问。
01
我国有百万红斑狼疮患者
25-30年存活率仅为30%
红斑狼疮是一种全身性的自身免疫性疾病。南方医科大学珠江医院风湿免疫科主任医师于清宏教授解释,红斑狼疮这个名字源自100多年前,一位欧洲皮肤科医生发现一组患者的皮肤出现类似被狼咬伤的红斑,因此得名“红斑狼疮”。
之所以后来被称为“系统性红斑狼疮”,是因为这个疾病不仅仅局限于皮肤问题,还会影响到身体的各个脏器。当病情严重时,甚至会威胁到生命。
因此,随着人们对红斑狼疮严重性的认识加深,该病的命名也逐渐演变为“系统性红斑狼疮”。
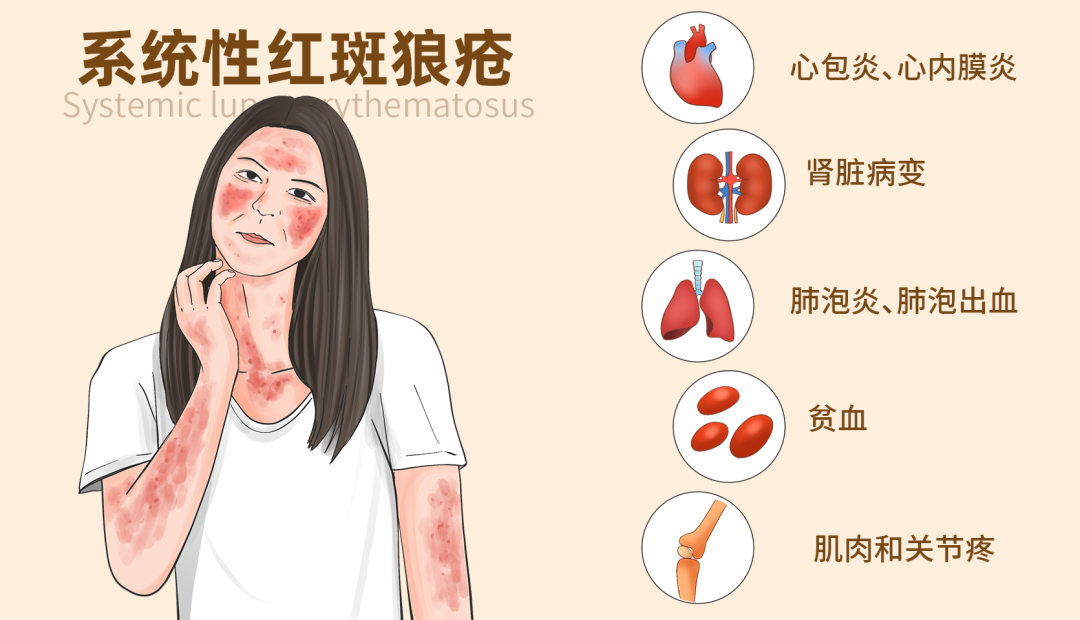
系统性红斑狼疮(SLE)会影响全身多个系统和脏器,并具有反复发作和缓解的临床特点,患者体内存在大量自身抗体。
红斑狼疮的发病原因主要是自身免疫系统的异常。于清宏教授表示,人体的免疫系统具有三个主要功能:防御、免疫监视和平衡。
当免疫系统过度反应时,就会出现“杀敌一千自损八百”的情况。在这种情况下,免疫系统会攻击自身的组织和器官,导致全身性的小血管炎,从而对身体的各个系统造成损害。
《中国系统性红斑狼疮发展报告2020》指出,我国有100万名系统性红斑狼疮患者,发病率在全球排名第二。
目前,红斑狼疮患者的10年生存率已经有所提高,但在25-30年后的存活率却呈断崖式下降,仅为30%。因此,对于红斑狼疮患者来说,早期诊断和治疗至关重要。
02
红斑狼疮为什么偏爱女性?
高危人群有哪些?
SLE的发病受到遗传背景、环境因素、化学因素、体内激素水平紊乱、感染以及肠道菌群等因素的影响。
其高危人群包括:育龄女性,有SLE家族史者,患其他自身免疫性疾病的人群,以及长期暴露于紫外线、某些化学物质和病毒环境的人群。
女性更容易患SLE,男女比例高达1:7到1:9,尤其是18-40岁的育龄期女性。
于清宏教授表示,这可能与女性体内的激素水平有关,特别是雌激素。女性的雌激素水平在青春期、月经期、孕期和更年期等特殊时期会有所波动,而这些时期也常常是红斑狼疮发病或加重的时期。
SLE的临床表现确实复杂且多样,几乎每个系统都可能出现相应的症状,极易误诊。首先,皮肤损害是SLE的典型表现之一,如面部蝶形红斑。除了皮肤损害,SLE还会累及多个系统,包括肾脏、心血管系统、消化系统、呼吸系统、神经系统、血液系统和关节等。
在症状和体征方面,SLE的表现非常广泛。患者可能会出现脱发、面部红斑、口腔溃疡、关节炎、肾炎、血液系统异常、消化系统问题、神经系统病变等症状。
因此,对于疑似红斑狼疮症状的人群,特别是育龄女性,应该尽早就医,进行相关检查,以便早期诊断和治疗。
03
红斑狼疮不是不治之症
规范治疗后可与常人无异
在过去的认知中,SLE被视为一种绝症,令人生畏,也由于它无法治愈,因此被喻为“不死的癌症”。
但随着现代医学技术的进步,SLE的治疗方法和手段已经有了显著的发展。通过及时、规范的治疗,可以有效地控制病情,帮助患者过上相对正常的生活。
目前临床上SLE的治疗药物包括非甾体抗炎药、糖皮质激素、抗疟药、免疫抑制剂和生物制剂。这些药物能够有效减轻炎症、调节免疫反应,从而使病情得到长期的缓解。尤其近年来,一些大分子的生物制剂如贝利尤单抗(点击蓝字可跳转至搜药小程序),也被批准用于治疗SLE,为患者提供更多的治疗选择。
对于女性患者,SLE可能会对生育计划产生影响,但通过有效的治疗和管理,她们仍有可能实现怀孕和生育的愿望。
总的来说,红斑狼疮是一种复杂且需要耐心对待的疾病。但只要了解它的特点,采取适当的治疗和管理措施,就能更好地应对这一挑战。
此外,SLE患者在日常生活中需注意保持衣物干燥、清洁、舒适,选择易消化且营养丰富的食物,避免长时间暴露在阳光下,尽量少去人员密集场所。
参考资料:
[1]中华医学会风湿病学分会,国家皮肤与免疫疾病临床医学研究中心,中国系统性红斑狼疮研究协作组.2020中国系统性红斑狼疮诊疗指南[J].中华内科杂志,2020,59(3):172-185.
[2]CarterEE,etal.NatRevRheumatol.2016Oct;12(10):605-20.PMID:27558659.
[3]田新平,李梦涛,曾小峰.我国系统性红斑狼疮的诊治现状与未来发展方向:来自中国系统性红斑狼疮发展报告2020年年度报告.中华内科杂志2022;61:611–6.
[4]中国系统性红斑狼疮研究协作组.糖皮质激素在系统性红斑狼疮患者合理应用的专家共识.中华内科杂志.2014,53(6):502-504.
原创文章:方舟健客版权所有,未经许可不得转载。