共识解读|最新共识速递:2025版急性HIV感染诊疗全攻略——筛查、诊断与治疗核心要点
 指南解读官方号
指南解读官方号共识更新Key Takeways
• 扩大筛查范围:纳入暴露前预防(PrEP)/暴露后阻断(PEP)使用人群及无症状高危者,强调核酸检测的必要性。
• 耐药管理强化:针对长效卡替拉韦(CAB-LA)暴露者新增整合酶链转移酶抑制剂(INSTI)耐药检测推荐。
• 快速启动细化联合抗病毒治疗(cART):明确“当日启动”的可行性,优先高效低耐药屏障方案。
• 多学科协作:呼吁非感染科医生(如发热门诊、皮肤科)提高筛查意识。
背景与意义
急性HIV感染是病毒复制、储存库建立及免疫激活的关键阶段,约50%的性传播感染源自急性期或早期感染者。早期识别与干预可控制病毒复制、保护免疫功能并降低传播风险。2025版共识在2022版基础上,结合国内外进展及临床实践,强调“扩大筛查、多学科参与、尽早诊断”,cART及患者教育推荐,旨在提升我国急性HIV感染管理水平。
急性HIV感染的定义和特点
根据流调数据,截至2023年12月31日,我国报告现存活HIV/AIDS患者约129.0万例,报告总死亡人数约45.8万例,当年内报告HIV/AIDS患者11.0万例,死亡人数约4.2万例,形势依旧严峻。
急性HIV感染者常见急性反应综合症(ARS),以发热、乏力、头痛、关节痛等为主要症状,通常在暴露后2至4周出现,但部分患者可能较晚表现。急性期感染者病毒载量较高,且传播风险显著增加,性传播风险是慢性期的43倍。研究还显示,急性期患者中传播性耐药突变的检出率较高,特别是对非核苷类逆转录酶抑制剂(NNRTI)的耐药性。由于急性期症状不典型,常被误诊或漏诊,早期筛查尤为重要。此外,病毒储存库在急性感染阶段大量建立,可能对后续治疗产生影响。
推荐意见1:我国HIV感染急性期的定义为发生HIV感染后的6个月内,即:①既往6个月内有明确流行病学史;②血浆中可检测到病毒(p24抗原和/或HIV RNA);③HIV抗体反应由阴性或不确定转为阳性(证据级别:AIII)。
推荐意见2:急性HIV感染具有病毒载量高、传播风险高、传播性耐药突变检出率高、症状不典型且容易被漏诊/误诊的特点,应引起临床医师的广泛重视,及时对高风险人群进行筛查和管理(证据级别:AIII)。
筛查与诊断
医务人员应结合患者的临床表现、行为模式及流行病学史评估是否存在感染。无论是否存在ARS及严重与否,均应怀疑HIV急性感染、引导就诊者及时进行HIV筛查。同时加强规范PrEP/PEP的使用指导,避免影响检测结果和阻断失败。
医务人员应充分重视核酸检测对早期诊断的重要性。由于急性期的病毒生物学特点和抗原/抗体检测的局限性,为避免漏诊误诊,对于怀疑急性HIV感染者,即使检测结果为阴性或不确定,也应进行核酸检测。
美国DHHS指南建议HIV RNA定性和定量检测的“可检出”结果均提示急性感染高度可能,低水平定量检出(<200拷贝/mL)需复测避免假阳性,PrEP使用者>200拷贝/mL应立即启动抗病毒治疗;《中国艾滋病诊疗指南(2024版)》推荐首选核酸定性检测,定量检测>1000拷贝/mL报告检测值,≤1000拷贝/mL者需复测。
原则上急性HIV感染的诊断与常规HIV感染诊断一致,但对于怀疑急性HIV感染的就诊者,与常规HIV感染诊断相比更需注意HIV核酸检测在诊断流程中的必要性(见图)。
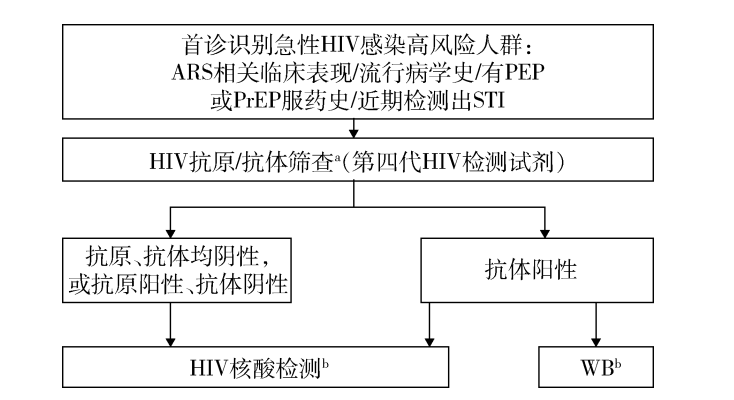
《急性HIV 感染诊疗管理专家共识(2025 版)》:急性HIV感染者筛查与检测流程图
a:初筛、复检等具体操作与结果判读应遵循现行检测技术规范。
b:核酸检测与免疫印迹法(WB)的结果判读及诊断条件应遵循现行检测技术规范与相关指南。
推荐意见3:对存在ARS相关临床表现的就诊者,应怀疑急性HIV感染(证据级别:AII);如6个月内有明确流行病学史,包括不安全性行为史、静脉注射毒品史或职业暴露史,以及有PEP或PrEP服药史及近期诊断性传播感染(STI)者等,即使不存在ARS相关症状体征,亦需考虑急性HIV感染,并参考急性HIV感染筛查和诊断流程进行筛查(证据级别:AIII)。
推荐意见4:对基于流行病学史高度怀疑急性HIV感染者,若抗体检测结果为阴性或不确定,应尽可能完成核酸检测,以便结合抗体检测与核酸检测结果做出诊断(证据级别:AII)。 CD4/CD8细胞比值可作为辅助识别急性期感染者的提示信号(证据级别:AII)。
治疗要点
1. 急性HIV感染者的耐药检测
我国初治感染者中,NNRTI耐药率近年明显上升,且急性期耐药突变检出率是非急性期的2.44倍,我国有报告的急性期感染者中传播性耐药突变检出率为33.9%,其中NNRTI耐药突变检出率高达25%。
使用PrEP/PEP后仍感染者,耐药检测尤为重要。尽管INSTI耐药较少见,但若曾使用CAB-LA PrEP或含INSTI的PEP方案,必须检测INSTI耐药。
2. 急性HIV感染者的cART启动时机
多个指南及共识推荐急性HIV感染者确诊后立即/尽快启动cART。当日/快速启动cART具有临床获益。在选用高效、耐药屏障高且安全的方案时,可无需等待全部基线结果,但仍需留存样本完成所有基线检测。
正在接受PrEP/PEP的求询者若确诊感染,应立即启动规范cART治疗。
3. 急性HIV感染者的cART方案选择
急性期感染者病毒载量高、耐药风险大,应选用快速降病毒、高耐药屏障的方案。推荐基于二代INSTI(BIC/DTG)或增强型蛋白酶抑制剂(PI)(LPV/r、DRV/c)的三联方案。因病毒载量限制和需等待检测结果,不推荐二联方案;NNRTI方案需谨慎使用(因国内耐药率高)。
INSTI方案病毒抑制更快,在无耐药情况下可优先考虑。但使用过CAB-LA PrEP者需排除INSTI耐药后方可使用INSTI方案。(BIC:比克替拉韦;DTG:多替拉韦;LPV/r:洛匹那韦/利托那韦;DRV/c:达芦那韦/考比司他)
4. 启动后评估及随访
启动cART后应定期评估及随访,包括病毒学、免疫学和临床情况。若治疗24周后病毒载量仍>200拷贝/mL,需先评估患者依从性;若怀疑耐药,应根据耐药检测结果调整方案。
推荐意见5:急性HIV感染者应在基线进行HIV基因型耐药检测,对于使用CAB-LA作为PrEP或含INSTI方案PEP仍感染HIV的患者,耐药检测中应包含INSTI耐药突变检测(证据级别:AIII)。
推荐意见6:急性HIV感染者应在确诊后尽快启动cART,有条件者可在确诊当日启动(证据级别:AII)。
推荐意见7:急性HIV感染者的cART方案可参考权威指南对快速启动方案的推荐,优先选用基于第二代INSTI(BIC或DTG)或增强型PI(LPV/r或DRV/c)的三联方案(证据级别:AII)。曾使用CAB-LA作为PrEP的急性HIV感染者,在耐药检测结果明确之前应避免使用INSTI方案(证据级别:AIII)。
推荐意见8:急性HIV感染者启动cART后,应积极进行治疗后评估及随访,以及时评估 cART 的疗效及不良反应(证据级别:AIII)。
患者教育与性伴管理
由于急性期HIV传播风险高,患者教育需重点强调传播途径、无保护性行为的风险及预防措施,促使患者减少高危行为或采取保护措施。同时,临床医生应动员其近期性伴进行筛查,以阻断传播链。此外,患者教育应贯穿HIV全程管理,包括治疗启动和随访阶段,以确保治疗效果,实现医学和社会学意义。
推荐意见9:为预防以急性HIV感染者为源头的经性再传播,患者教育内容应包括HIV传播途径、经性传播风险以及预防措施(证据级别:AIII);同时应对急性HIV感染者的近期性伴进行动员检测和干预,及时阻断经性再传播(证据级别:AII)。
参考文献:
张秋月,张路坤,何云.急性HIV感染诊疗管理专家共识(2025版)[J].中国艾滋病性病,2025,31(03):226-235.
原创文章:方舟健客版权所有,未经许可不得转载。