全国爱肝日:我国肝病人群超4亿,如何呵护“小心肝”?
 健客医生官方号
健客医生官方号
2023年3月18日是我国第23个全国爱肝日,今年爱肝日的宣传主题是“主动检测、扩大治疗、消除乙肝危害”。
早筛早诊,积极治疗是降低乙肝危害的重要手段,然而,除了乙肝,还有其他病毒性肝炎、脂肪肝、肝硬化、肝癌,这些肝病都不容忽视。
有数据显示,2020年包括慢性肝炎、脂肪肝和肝硬化在内,我国肝病患者人数可能超过4.47亿。
在全国爱肝日来临之际,这些肝病的知识,你应该了解!
1、我国超30%的人存在肝脏问题
我国是全球肝病负担最重的国家,据估算,我国约有8600万乙肝携带者,其中2800万为需要治疗的乙肝患者,而丙肝患者约1000万,脂肪肝人数更是超过2亿。
到了2020年,我国有41万新发肝癌患者,有39万人死于肝癌,而肝癌,往往是由于各种肝病进展而成的,肝癌患者中,约有84%是从乙肝发展而成的。
我国肝病患者人数基数非常大,但是却没有受到重视,要知道,肝癌在我国发病率排名第四位,死亡率居第二位,更是我国60岁以下人群中致死率最高的肿瘤。
2、肝脏是沉默的器官,出现这些症状,可能是肝病晚期了
肝脏是沉默的器官,肝病早期没有症状,或者症状不明显、不典型。
肝脏内部并没有感觉神经,只有肝脏的肝包膜上才分布着大量的感觉神经,但是肝病发生的部位,是在肝脏的组织上,也就是说,不管肝脏出现了什么病变,我们都是感觉不到痛的。
急性肝炎的症状较多,比如高热、消化道症状、黄疸、乏力等;
如果出现肝肿大,肝脏表面有明显的结节,质地硬,还有压痛,这种痛觉还可能随着呼吸上下移动,会出现肝区不适或疼痛的症状;
慢性肝病可能有蜘蛛痣、肝掌、肝病面容等症状,尤其是肝硬化患者较为多见;
到了肝病晚期,可能出现肝腹水、出血、门静脉高压、肝性脑病等症状。
如果出现肝病相应的症状,需及时到医院检查肝功能等,确定病情,及时治疗。
对于病毒性肝炎患者,抗病毒治疗是关键,其次还要提高自身免疫力、恢复肝功能;
脂肪肝患者需要改变生活习惯,肥胖者应注意减肥,通过运动来消耗体内的脂肪;
平时有抽烟喝酒习惯的人群,应该戒烟戒酒;
肝癌患者可以根据病情进展选择手术切除、肝移植、射频消融治疗、血管介入治疗、免疫靶向治疗等。
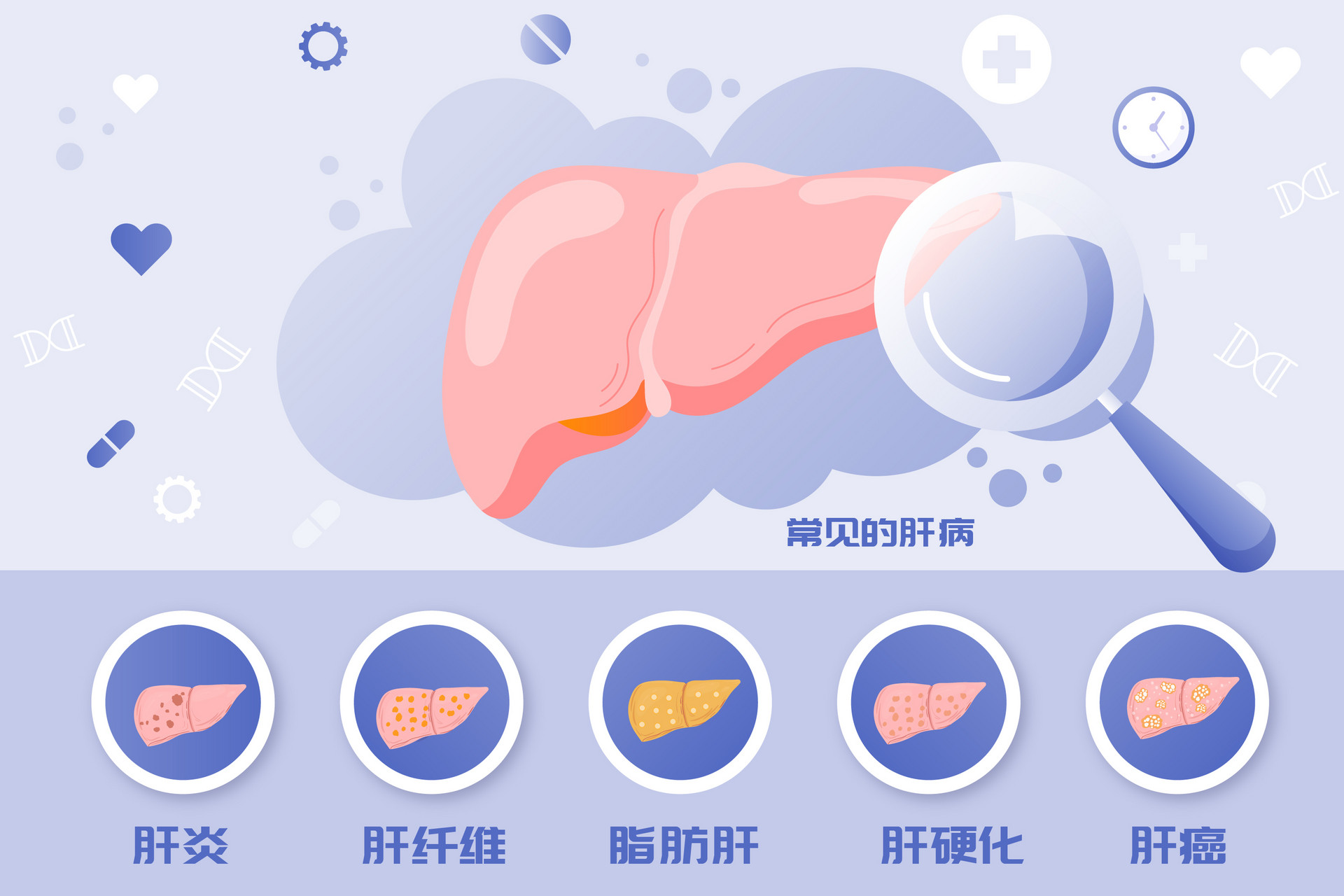
3、肝病不同阶段,都要预防肝癌
有专家提出,预防肝病不仅仅是患病之前,在患病之后的不同阶段,预防和治疗都极为重要,如果没有积极防治,最终可能走向肝癌。
诱发肝病的原因包括肝炎病毒、酒精、肥胖、滥用药物等。
● 病毒性肝炎
病毒性肝炎包括甲肝、乙肝、丙肝、丁肝、戊肝。
乙肝是大家听说最多的,一旦感染了乙肝,可能发展为肝硬化,甚至是肝癌,危害极大。目前还没有可以治愈乙肝的药物,但是积极治疗可以达到临床治愈。接种疫苗、阻断母婴传播,是减少乙肝感染的有效手段。
丙肝最大的危害在于,它极难被发现,比乙肝更为隐匿。乙肝发展为肝硬化和肝癌时间是40-60年,而丙肝只需要20-30年。而且,丙肝没有预防疫苗,只能通过避免性传播、血液传播、母婴传播来预防,不过目前已经有了治愈率很高的丙肝药物。
甲肝可以治疗,也可以自愈,一旦感染还能获得持久的免疫力,但是感染甲肝可能诱发急性肝炎,它的传播途径主要是消化道传播。
丁肝病毒是一种缺陷病毒,只能在乙肝病毒辅助下才能复制,所以它只能感染乙肝患者,但是它的危害是在乙肝的基础上使病情更加严重。
戊肝有自限性,目前也是预防为主,感染戊肝之后,可能出现肝衰竭,需要进行抗病毒治疗。
治疗基本原则:
甲型肝炎和戊型肝炎经过对症治疗大部分可以完全痊愈;丙肝也有相应的药物可以治疗,有机会彻底痊愈;乙肝患者符合抗病毒治疗条件的也应该积极抗病毒治疗。
● 脂肪肝/酒精性肝病
目前,脂肪肝已经成为了我国居民第一大肝脏疾病。脂肪肝的诱发因素有很多,体重增长过快,特别是腰围超标的内脏型肥胖(腰臀比,男性>0.9,女性>0.8),还有三高、痛风、高热量膳食、吸烟、饮酒、长期久坐、缺乏运动等等,都可能诱发脂肪肝。
根据男性体脂率≥25%, 女性体脂率≥35%的标准判定,我国男性肥胖率约54.0%,女性肥胖率约27.2%。
我国成年人脂肪肝的患病率约为12.5%-35.4%,其中,有10%-20%的脂肪肝患者是由于饮酒引起的。
长期过量饮酒会导致肝脏损伤,最开始可能表现为肝细胞脂肪变,随后可能进展为脂肪性肝炎、肝纤维化和肝硬化。如果短期大量饮酒,还可能诱发急性酒精性肝炎、肝衰竭等,甚至可能引起死亡。
我国酒精性肝病患病率约为5.15%,根据世界卫生组织《2018全球酒精与健康报告》,2016年我国15岁以上人群人均饮酒量为7.2升,高于全球数据(6.4升)。2016年我国因饮酒致死的人群约25万,其中肝硬化约8.3万,癌症约7.8万。可见,由于饮酒导致肝病的患者并不在少数。
治疗基本原则:
酒精性脂肪肝、非酒精性脂肪肝、酒精性肝病的治疗原则,都属于不良生活习惯相关的肝病,需要长期综合治疗,改变不良的生活习惯是关键。
合理膳食、戒烟戒酒、增加运动量,改善肥胖、维生素和微量元素缺乏等情况。
非酒精性脂肪肝患者一年内减重3%-5%就可以改善肝脂肪变,减重7%-10%还可以使血清转氨酶降至正常水平。

● 药物性肝损伤
亚洲地区发病率较世界其他地区更高,这主要与亚洲国家高发病率的结核病治疗药物的肝毒性以及传统草药和膳食补充剂(HDS)的普遍使用有关。
目前根据肝损伤发生的可能性,将肝毒性药物分为6类,其中明确能引起肝损伤的药物有138种,极可能的有119种,很可能的有160种,可能的有192种,可疑的有218种,不太可能的药物有529种。
有研究显示,2006-2012年间,药物性肝损伤的病因中,中药占30.38%,抗结核药占20.57%,抗生素占11.49%,抗肿瘤化疗药占10.26%,非甾体抗炎药占8.54%,此外,还有降糖药(3.82%)、抗甲状腺药(4.73%)、降脂药(4.24%)等,都是药物性肝损伤的主要病因。
治疗基本原则:
应该第一时间停止使用可疑药物,并且尽量避免再次使用该药物或同类药物。此外,要充分权衡继续用药导致的肝损伤和停药引起原发病进展的风险。由医生根据药物性肝损伤的临床类型选择合适的药物治疗。对于重症患者,必要时可考虑肝移植。
参考资料:
[1] 中国慢性肝病患者或超4亿人 如何呵护“小心肝”?中国新闻网, 2021.03.18.
[2] 张淼.2002-2019年中国大陆地区甲型病毒性肝炎发病趋势和空间关联性[J].河南预防医学杂志,2021,32(05):325-330.
[3] 毛少霞.全国乙肝流行特征分析及发病预测研究[D]. 兰州财经大学,2021.
[4] 张兴华,宇克莉,李咏兰,郑连斌,包金萍.18~97岁中国人的超重与肥胖:来自2002~2019年63449例人体数据的分析[J].中国科学:生命科学,2020,50(06):661-674.
[5] .非酒精性脂肪性肝病防治指南(2018年更新版)[J].临床肝胆病杂志,2018,34(05):947-957.
[6] 张智峰,赵钢.我国药物性肝损伤病因演变的Meta分析[J].医学与哲学(B),2013,34(10):9-13.
[7] 李玥,杨松.酒精性肝病研究进展[J].中国肝脏病杂志(电子版),2022,14(03):1-4.
[8] Fuster D, Samet J H. Alcohol use in patients with chronic liver disease[J]. New England Journal of Medicine, 2018, 379(13): 1251-1261.
[9] Thakkar S, Li T, Liu Z, et al. Drug-induced liver injury severity and toxicity (DILIst): binary classification of 1279 drugs by human hepatotoxicity[J]. Drug discovery today, 2020, 25(1): 201-208.
[10] 姚克宇,张舒琪,金锐,刘丽红,朱彦.药物致肝损伤数据集的比较研究[J/OL].中国药物警戒:1-13[2023-03-15].
原创文章:方舟健客版权所有,未经许可不得转载。