从《新英格兰杂志》最新综述看未来趋势:深度剖析1型糖尿病心血管疾病防治思路
 学术前沿官方号
学术前沿官方号1型糖尿病(T1DM)是一种由胰岛β细胞自身免疫破坏引起的慢性代谢性疾病。与一般人群相比,T1DM患者面临更高的心血管病(CVD)风险,心血管病是缩短其预期寿命的主要原因。最新发表于新英格兰杂志的综述深度剖析了1型糖尿病患者心血管疾病防治从假设到实证的探索,文章从T1DM患者心血管病的生物学机制、预防策略和治疗方法,为临床医生提供全面的管理指南。
一、T1DM与CVD的生物学联系
在T1DM中CVD的发展机制与2型糖尿病相似,但存在关键差异。尽管T1DM患者冠状动脉粥样硬化病变较轻,血管壁炎症发生率却较高,与炎症标志物增加有关。此外,T1DM中的胰岛素抵抗与心血管功能障碍相关,独立于血糖水平。代谢综合征及其组分在T1DM患者中与心血管及肾脏预后恶化相关。这些发现对未来理解1型糖尿病心血管病的病理生理及治疗差异具有重要意义。
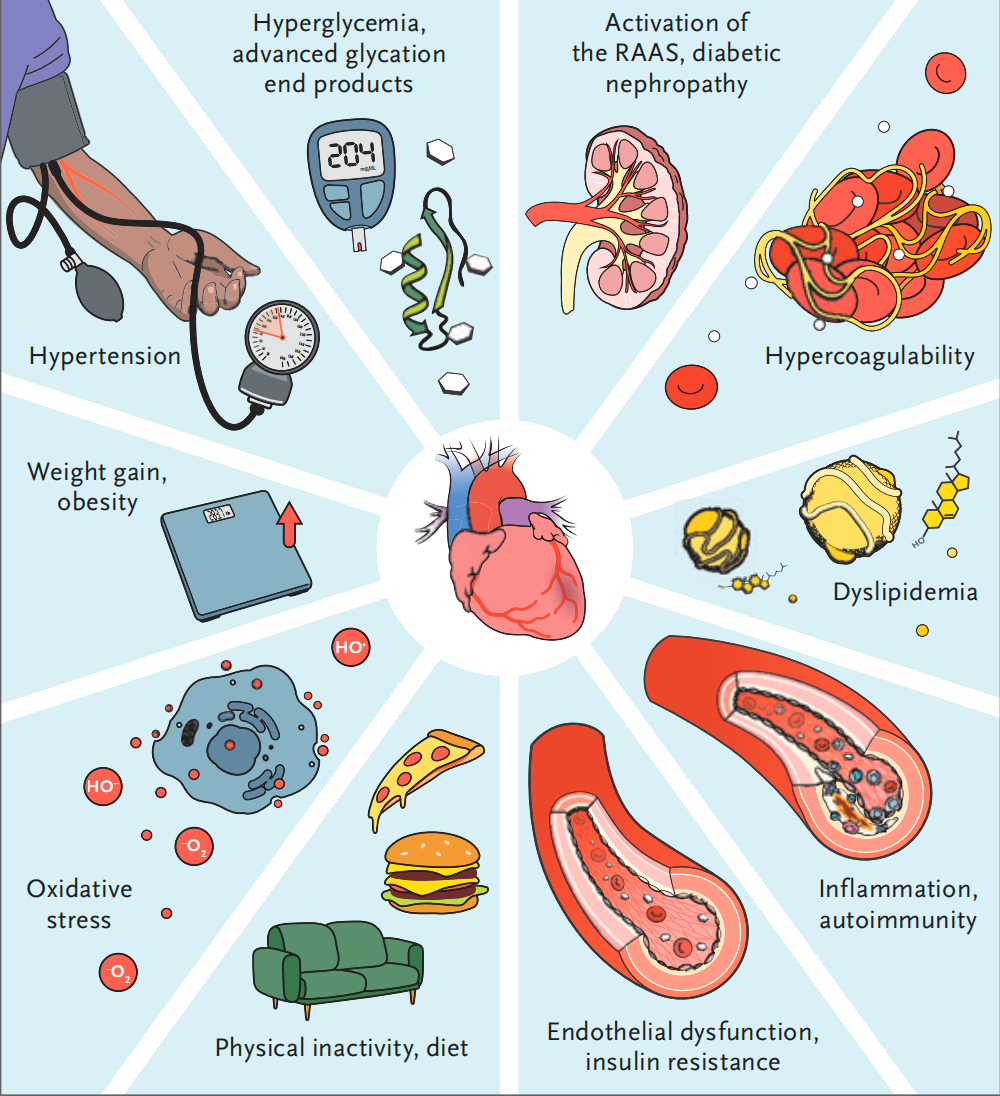 T1DM患者心血管疾病的病理生理学
T1DM患者心血管疾病的病理生理学
二、糖尿病肾病与心血管风险
糖尿病肾病是T1DM患者心血管事件和死亡风险增加的重要因素。其中,尿白蛋白和肾小球滤过率下降均与心血管风险增加有关。肾素-血管紧张素-醛固酮系统(RAAS)的和严格控制血糖是延缓糖尿病肾病进展的成熟策略。例如,卡普托利在T1DM患者中减缓了肾病进展,尽管并未影响心血管死亡风险,但死亡、透析和肾移植的相关综合风险减少50%。近期的HOPE研究显示,雷米普利降低了心血管事件和显性肾病的发生率。目前正在进行的临床试验探究GLP-1受体激动剂和矿物质皮质激素受体拮抗剂在T1DM相关肾病治疗中的潜在效果,为未来治疗提供了希望。
三、降低心血管病负担的策略
1. 血糖控制
严格控制血糖水平对降低T1DM患者的心血管风险至关重要。糖化血红蛋白水平与心血管不良结果和死亡风险密切相关。DCCT/EDIC研究表明,强化胰岛素治疗减少了微血管并发症,并在长期随访中显著降低了心血管事件的风险。这归因于早期疾病的严格血糖控制("代谢记忆")以及糖尿病肾病发病率的降低。强化治疗组还显示出较低的高血压患病率。这些发现促使了对代谢记忆效应的进一步研究。
2. 治疗高胆固醇血症
尽管缺乏针对T1DM患者的他汀类药物随机对照试验数据,但瑞典国家糖尿病注册处的证据支持他汀类药物在此类患者中的益处。24,230名无心血管疾病史的1型糖尿病患者中,5387名接受降脂(97%患者接受他汀类药物)治疗。随访平均6年后,结果显示他汀治疗组与未治疗组相比,在全因死亡、中风和冠状动脉心脏疾病的风险比分别为0.56 (95% CI: 0.48-0.64)、0.56 (95% CI: 0.46-0.70)和0.85 (95% C: 0.74 - 0.97)。由于高质量的证据不足,专业学会的指南对他汀类药物的使用建议并不一致。对于考虑在T1DM患者中使用他汀类药物的医生,可以使用风险计算器来辅助决策。在儿童和青少年中,他汀类药物的使用更为谨慎,不同组织对他汀类药物的使用建议存在差异。
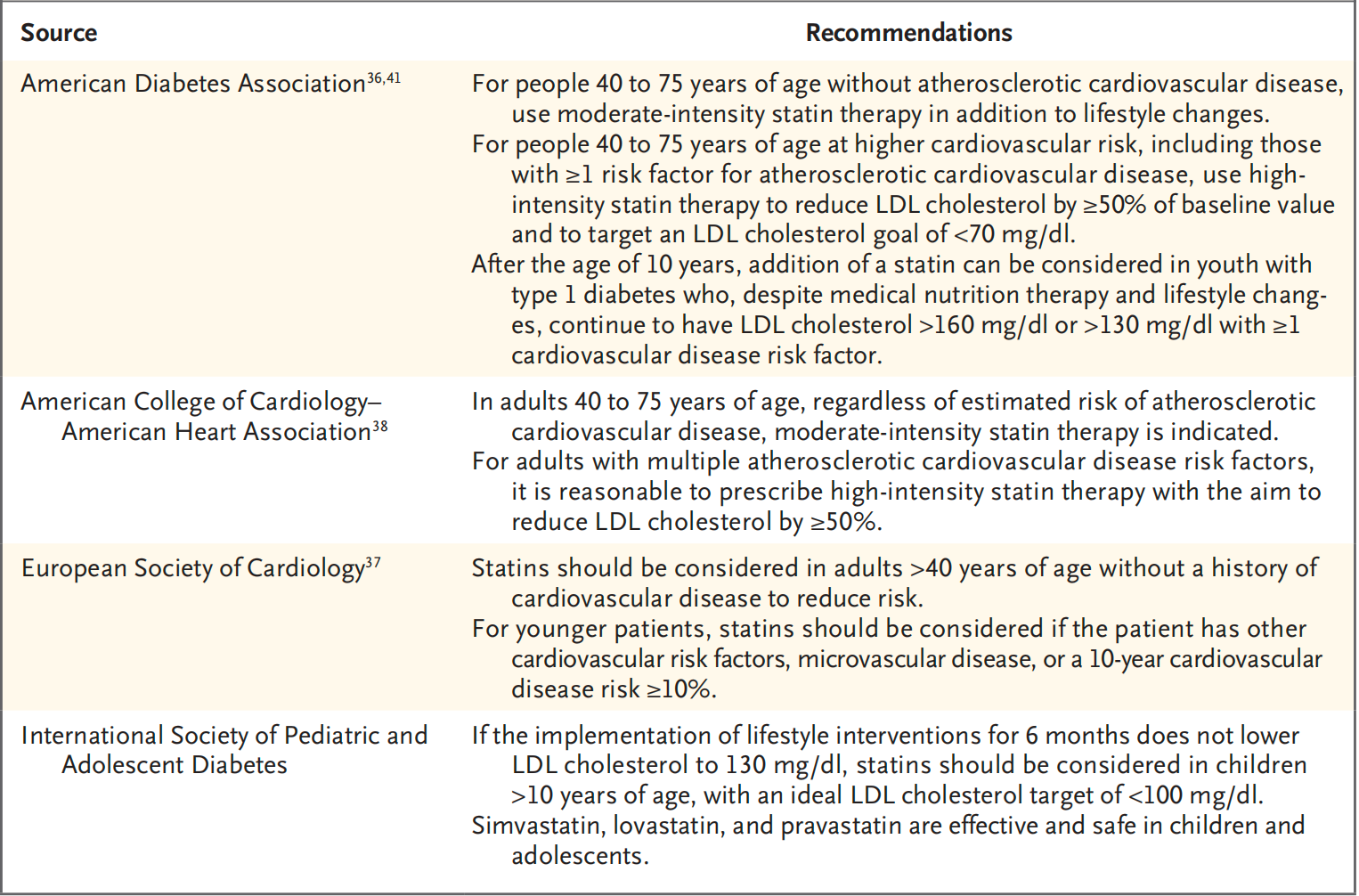 T1DM患者心血管疾病一级预防中的降脂治疗建议
T1DM患者心血管疾病一级预防中的降脂治疗建议
3. 高血压与血压控制
在T1DM中,高血压与疾病持续时间和受检人群年龄正相关,是心血管风险的一个重要因素。欧洲糖尿病的胰岛素依赖性糖尿病研究(EURODIAB IDDM)显示,高血压的患病率为24% (平均年龄32.7±10岁;平均糖尿病持续时间14.7±9.3年),而Maahs等人报告的患病率更高,达到43%,且只有42%的患者血压控制良好。美国糖尿病协会(ADA)推荐,对于血压≥130/80 mmHg的糖尿病患者,应开始药物治疗以降低血压。临床试验证据主要来自2型糖尿病或非糖尿病成人的研究,但ADA指出,对于高血压和白蛋白尿患者,RAAS阻断剂尤其有益。对于已建立冠心病或心力衰竭的T1DM患者,医生在考虑使用β阻滞剂时应评估低血糖的风险。
4. 肥胖管理
T1DM患者中肥胖的管理是一个日益关注的问题。T1D Exchange的报告显示,T1DM患者的体重指数(BMI)与非糖尿病人群相似,并且在所有年龄组中都相似。肥胖的患病率从2004年的32.6%增加到2018年的36.8%。在糖尿病控制与并发症试验(DCCT)中,强化胰岛素治疗与体重增加有关,强化治疗组的患者中有19%的人BMI超过30,而常规治疗组中只有6%。令人惊讶的是,在最大体重增加的密集治疗组中,心血管疾病的发生率与传统治疗组中的发生率相似。肥胖的发病机制复杂,涉及行为性零食消费以避免低血糖、脂肪组织功能障碍和纤维化、微生物组变化、β细胞功能障碍、线粒体功能障碍以及胰岛素在系统循环与门脉循环中的不同代谢效应。当前,针对T1DM患者的肥胖治疗选择有限,生活方式的改变受到防御性进食以避免低血糖的影响,使得减重策略变得困难且容易体重反弹。虽然有研究支持使用药物如苯丙胺、苯丙胺-托吡酯或纳曲酮-安非他酮,但这些药物在这一人群中很少使用。代谢手术(也称为减肥手术)已被证明是T1DM和肥胖患者的有效且相对安全的治疗选择。研究表明,无论采用哪种手术方式,体重减轻和胰岛素需求的减少都是相似的。
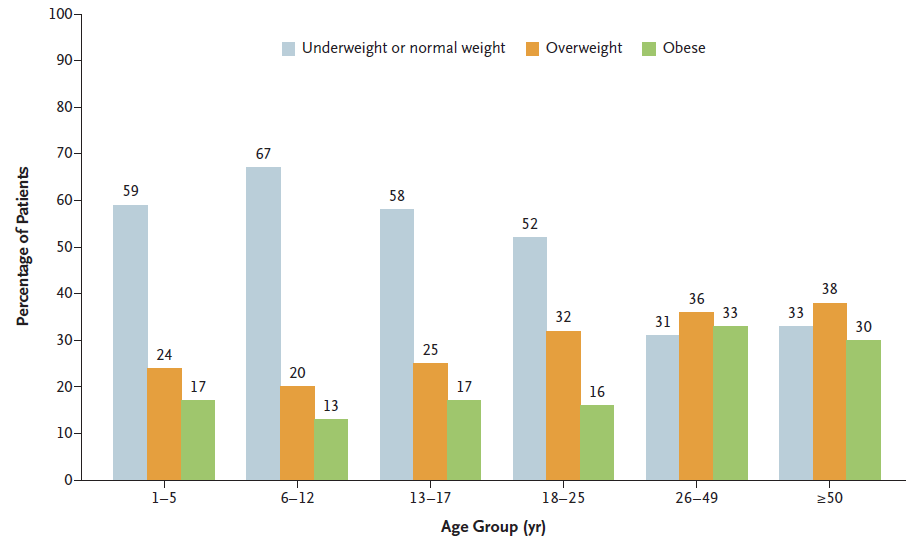 T1D Exchange队列中患者的体质指数(BMI)范围
T1D Exchange队列中患者的体质指数(BMI)范围
5.抗血栓治疗
抗血小板治疗在所有人群中的动脉粥样硬化性心血管疾病的二级预防中具有确定地位。对于T1DM患者的心血管病一级预防,阿司匹林的临床试验结果并不一致。ADA目前建议,在有额外风险因素的50岁以上糖尿病患者中考虑使用低剂量阿司匹林作为一级预防。在开始治疗前,需要仔细考虑个体出血风险。改善血糖控制可能有助于增强阿司匹林的效果,但关于T1DM患者使用糖蛋白IIb/IIIa受体抑制剂的信息很少。
6.心血管风险评估
对于T1DM患者,医生应每年进行心血管风险评估,并解决可修改的风险因素。心脏症状和体检异常结果应指导是否需要进行心电图或其他心脏检测的额外筛查。冠状动脉钙化(CAC)评分是启动降低心血管风险药物疗法的有力工具。DCCT/EDIC研究参与者的CAC评分分析显示,CAC评分≥100与T1DM患者及非糖尿病人群心血管病风险增加有关。在无糖尿病的MESA队列研究中,CAC评分为0时,阿司匹林使用可能带来净伤害,而评分≥100则有利于风险-效益评估。这些数据虽非来自T1DM患者,但可合理外推至T1DM人群。此外,建议测量脂蛋白(a)水平作为心血管风险分层的额外工具,对于有早发动脉粥样硬化性心血管疾病家族史的成年人和青少年,至少应测量一次脂蛋白(a)水平。
7.非药物管理冠状动脉疾病
T1DM患者的冠状动脉疾病管理需个体化,且数据有限。冠状动脉旁路移植术(CABG)可能比经皮冠状动脉介入治疗(PCI)有更好的预后。瑞典一项观察性研究比较了683名接受CABG的1型糖尿病患者与1863名接受PCI患者的长期结果,发现尽管两组的总死亡风险相似,PCI后心肌梗死、心血管死亡或再次血运重建的风险更高。
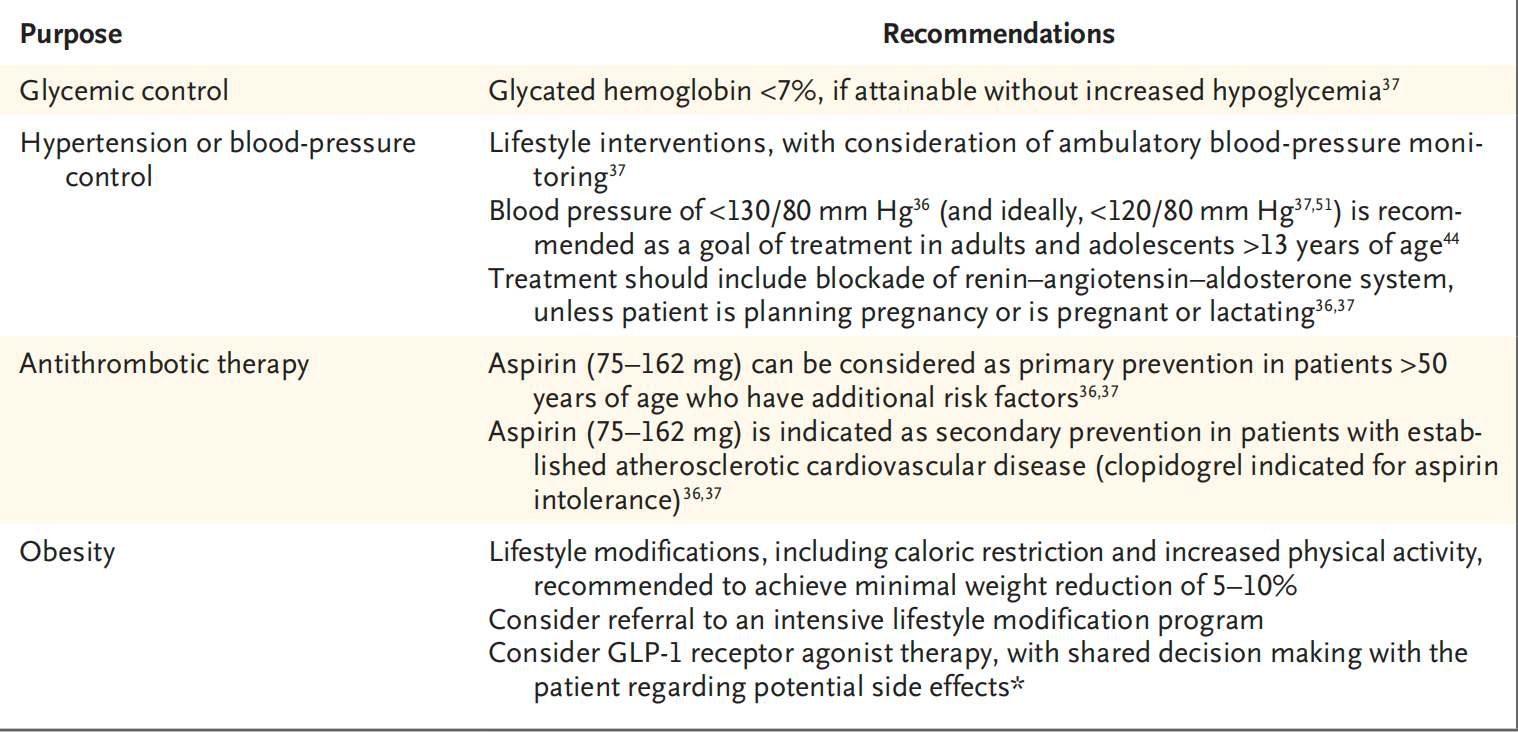 T1DM患者的血糖控制、血压控制、抗血栓治疗和肥胖管理建议汇总
T1DM患者的血糖控制、血压控制、抗血栓治疗和肥胖管理建议汇总
四、T1DM中的心力衰竭
T1DM患者心力衰竭的发病机制复杂,涉及动脉粥样硬化、高血压、糖尿病肾病以及可能由微血管损伤引起的糖尿病心肌病。此外,心脏自身免疫反应也被认为是导致T1DM患者心肌病的一个机制。研究表明,T1DM患者心力衰竭的风险显著增加,且女性风险更高。心脏生物标志物如NT-proBNP水平可用于预测心力衰竭的发生,T1DM患者的管理中,RAAS阻断剂是心力衰竭的首选治疗药物,尤其在存在白蛋白尿、冠状动脉疾病或两者兼有的情况下。对于晚期心力衰竭患者,应由经验丰富的心脏病专家参与管理。SGLT2抑制剂在2型糖尿病患者中的心血管和肾脏保护作用已得到证实,对于T1DM患者,虽然临床试验显示其具有一定的降糖效果,但也增加了酮症酸中毒和低血糖的风险。最近,FDA批准了SGLT1和SGLT2双重抑制剂——索格列净用于心力衰竭治疗,并未限制其在T1DM患者中的使用,但推荐进行酮体监测。需要更多研究来支持SGLT2抑制剂在T1DM心力衰竭患者中的常规使用。
结论
尽管在T1DM患者中预防心血管病的方法存在许多问题,包括他汀类药物的使用时机和剂量、特定血压目标、阿司匹林用于一级预防的使用、胰高血糖素模拟治疗和减肥手术的比较疗效,以及SGLT2抑制剂的风险和益处,但目前的治疗建议仍然基于观察性研究的数据。未来,需要更多的随机临床试验来提供更高质量的证据。
参考文献
【1】Manrique-Acevedo C, Hirsch IB, Eckel RH. Prevention of Cardiovascular Disease in Type 1 Diabetes. N Engl J Med. 2024;390(13):1207-1217. doi:10.1056/NEJMra2311526.
原创文章:方舟健客版权所有,未经许可不得转载。