每周注射一次!全球首款长效胰岛素国内正式获批,适用于哪些人?
 糖尿病频道官方号
糖尿病频道官方号胰岛素于1921年被发现可以治疗糖尿病以来,至今已经有100多年的历史。可以说胰岛素的应用,为无数糖尿病患者带来了希望。
很多2型糖尿病患者需要使用基础胰岛素治疗,有的患者则需要进一步补充餐时胰岛素。
目前药物研发的方向也依照患者的需求主要分为两方面,一方面是研发起效更快的餐时胰岛素,另一方面是研发更长效的基础胰岛素。
昨日(6月24日),国家药监局网站显示诺和诺德的长效胰岛素-依柯胰岛素获批上市。[1]
这款最新的胰岛素,每周只需打1针。为广大糖尿病患者提供了一个新选择。

即便胰岛素等药物种类已经比较丰富,但控制血糖并不是一个容易的事。很多2型糖尿病患者都对此感同身受。
一直以来,基础胰岛素的半衰期就比较短。比如德谷胰岛素半衰期为25小时,作用时间为42小时。
这也导致了很多需要胰岛素治疗的糖尿病患者,每天都至少需要打一针胰岛素,严重一些的患者三餐期间都要注射,部分患者还需搭配口服药物。
对于一种需要数十年如一日坚持管理的慢性疾病来说,治疗方案复杂、注射频率高等问题严重影响着血糖管理效果和患者依从性。
依柯胰岛素(icodec)是最近研究出来的一种长效胰岛素制剂,人体内半衰期长达196小时,约7天。
依柯胰岛素长效机制在于它可以入血液后与白蛋白进行强烈结合,形成一个稳定的循环结合池,并降低与胰岛素受体的亲和力,提供缓慢和持续的胰岛素作用。[2]

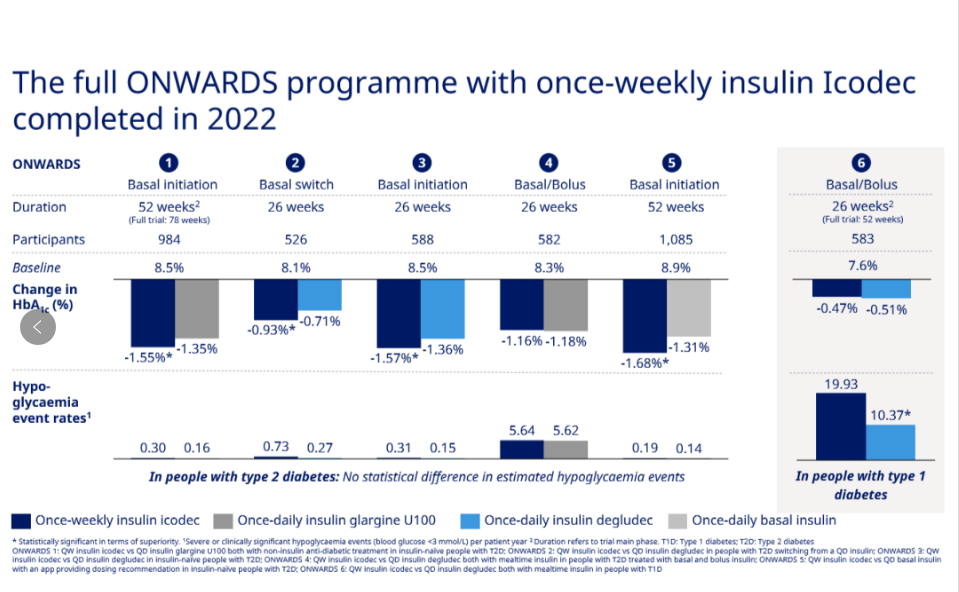
依柯胰岛素获批,主要基于6项已完成的临床Ⅲ期(ONWARDS)研究。[3-6]
其中,ONWARDS1~3、5分别证明了依柯胰岛素降低未接受过胰岛素治疗的2型糖尿病患者HbA1c的能力,并不弱于甘精胰岛素U100(-1.55% vs -1.35%)、德谷胰岛素(-0.93% vs -0.71%)、基础胰岛素(-1.68% vs -1.31%),且不会增加需要临床干预程度的低血糖事件发生率。
ONWARDS4、6研究则将依柯胰岛素与门冬胰岛素联用,证明其降低2型和1型糖尿病患者HbA1c的能力也和甘精胰岛素、U100+门冬胰岛素(-1.18% vs -1.16%,-0.47% vs -0.51%)旗鼓相当。
 值得一提的是,ONWARDS 3研究纳入了145例中国2型糖尿病患者。诺和诺德于2023年12月公布了针对中国人群的数据分析:
值得一提的是,ONWARDS 3研究纳入了145例中国2型糖尿病患者。诺和诺德于2023年12月公布了针对中国人群的数据分析:
与德谷胰岛素相比,依柯胰岛素治疗后HbA1c下降更显著,估计治疗差异为-0.28%,同时二者安全性相似,两组总体低血糖发生率均较低。[3-6]
上个月,欧洲药品管理局批准依柯胰岛素上市。我们可以从欧洲批准的产品说明书中看到相关适用信息:
用法用量:1型糖尿病需要联合短效胰岛素以满足进餐期间胰岛素需求,2型糖尿病可单独或联合其他胰岛素使用。
起始剂量为70单位(0.1ml),后续根据先前胰岛素给药剂量和频率调整每周注射剂量,详细的用法用量参见产品说明书或遵医嘱。
简单来说,即将需要使用基础胰岛素的2型糖友和正在使用基础胰岛素的2型糖友是比较适用的人群。1型糖友由于安全性问题可能在使用上更谨慎,需要结合临床进行判断。
在依柯胰岛素上市前,诺和诺德火遍全球的糖尿病产品是 GLP-1RA类药物司美格鲁肽。
两款重磅药物的加持下,诺和诺德正探索能否让依柯胰岛素与司美格鲁肽协同作战。
目前,一种依柯胰岛素与司美格鲁肽的固定比例联合制剂(IcoSema)已在国际上处于3期临床阶段。[7]
 今年1月,诺和诺德就公布了该3a期试验COMBINE 3的主要结果。[7]
今年1月,诺和诺德就公布了该3a期试验COMBINE 3的主要结果。[7]
这项研究涉及679名2型糖尿病患者,他们之前使用每日一次基础胰岛素控制效果不佳。研究比较了每周一次的IcoSema与每日注射一次的甘精胰岛素U100和餐时注射的门冬胰岛素的疗效和安全性。
研究的主要发现包括:
1. 在52周的治疗期结束时,IcoSema在降低糖化血红蛋白(HbA1c)水平方面与甘精胰岛素U100和门冬胰岛素相当。
2. IcoSema治疗组的患者体重平均减少了3.6公斤,而甘精胰岛素U100和门冬胰岛素治疗组体重平均增加了3.2公斤,两者之间的体重变化差异为6.7公斤。
3. IcoSema在减少严重或具有临床意义的低血糖事件(血糖低于3.0mmol/L)方面表现更好。
4. IcoSema治疗组最常见的不良事件是胃肠道反应,大多数为轻至中度,与GLP-1受体激动剂类药物的常见副作用一致。
原创文章:方舟健客版权所有,未经许可不得转载。