干货!急/慢性AUB-O用药总结!时间、剂量都有!
 李晓波个人号
李晓波个人号异常子宫出血(Abnormal uterine bleeding,AUB)是临床常见的影响患者身体健康和生活质量的疾病。AUB指与正常月经的周期频率、规律性、经期长度、经期出血量任何一项不符的、源自子宫腔的异常出血。病因学上,目前国内外均采用国际妇产科联盟(FIGO)推荐的PALM-COEIN
系统,其中排卵障碍所导致的异常子宫出血(AUB-Ovulatory dysfunction,AUB-O)最为常见,约占AUB的50%。
AUB诊断流程
一、全面采集病史,快速排除导致AUB的其他因素
病史采集的流程见下表。
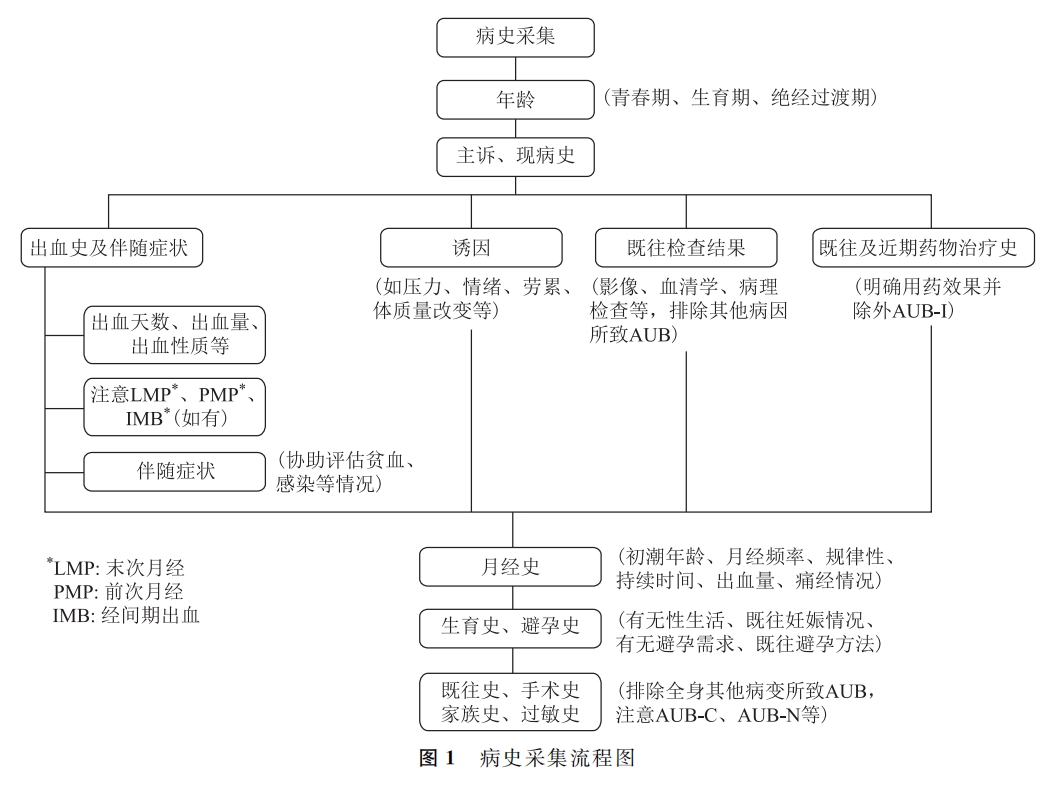
二、全面体格检查,寻找重要线索
体格检查包括全身检查和妇科检查,通过体格检查排除其他病因导致的AUB,明确AUB-O诊断。体格检查流程图见下表。
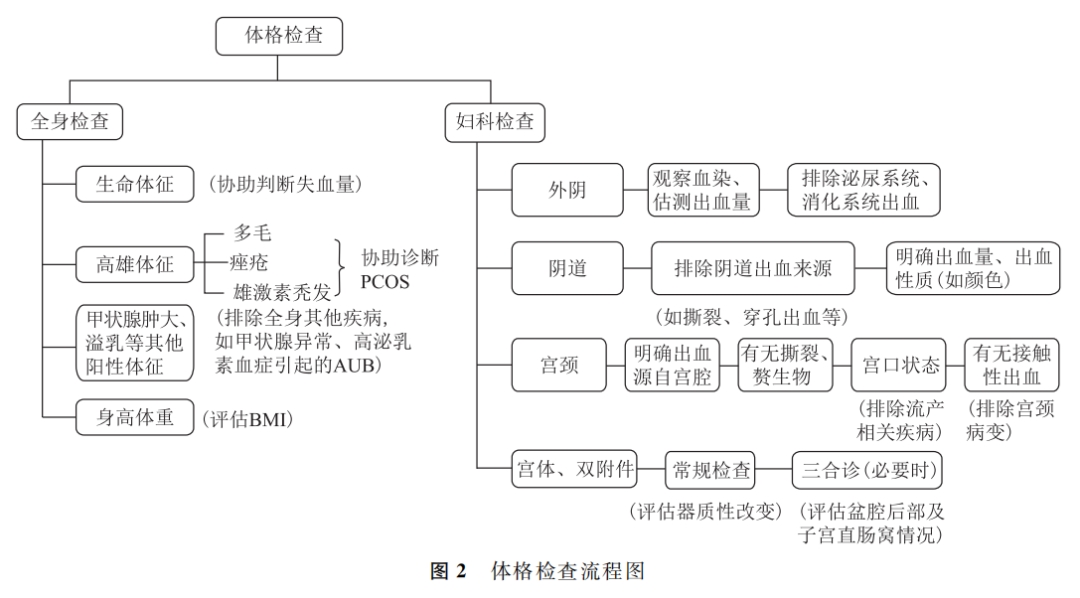
三、细化辅助检查项目
血常规:协助诊断贫血、血液病、感染等多种疾病。可评估出血的严重程度并除外AUB-C,并指导临床处理方案的选择。注意评估出血的严重程度,AUB急性失血时,短期内红细胞及血红蛋白通常不能及时准确反应失血量,需结合实际出血情况及及查体来判断失血程度。慢性AUB患者血常规报告时,需确定患者是否已服用铁剂等纠正贫血的药物,以免误判患者失血情况。
盆腔超声:主要目的在于发现“PALM”、AUB-I
及AUB-N的线索,以排除导致AUB的其他可能病因、协助诊断。除此之外,超声下子宫内膜的形态和厚度一定程度上反映了雌、孕激素的作用。需注意出血状态时超声所示子宫内膜厚度会受血块影响;子宫内膜厚的患者,如行撤退性出血,有出血量多的可能,需要积极治疗贫血。需要强调对于AUB-O患者应更关注临床表现对于治疗选择的意义,而非单纯的子宫内膜厚度。
激素检查:目的在于分析AUB-O的病因,但在获得检测结果前不必等待,应及时给予患者必要的治疗,尤其是对急性AUB患者。
凝血功能:不推荐AUB-O患者常规进行PT、APTT检测;有特殊情况者建议凝血检查进行排除性诊断;有条件时查凝血功能全套(含PT
、APTT、FIB、FDP、TT、D-D、LA)以明确诊断。
AUB-O的治疗
一、急性AUB-O
指出现了严重的大出血,需要紧急处理以防进一步失血的 AUB,其中以月经过多(Heavymenstrualbleding,HMB)
表现最为常见。重度及极重度贫血患者需要维持生命体征,及时输液输血治疗,建议收住院治疗。对于急性 AUB-O
的止血,除性激素治疗外,需同时配合止血药、抗贫血等辅助治疗手段,改善患者的一般情况,必要时考虑手术治疗。
①复方口服避孕药(COCs)
需排除COCs的使用禁忌证。推荐新型复方短效口服避孕药,如屈螺酮炔雌醇片(Ⅱ)(优思悦)、屈螺酮炔雌醇片(优思明)、炔雌醇环丙孕酮片(达英-35)、去氧孕烯炔雌醇片(欣妈富隆)等,用于青春期与生育期患者,围绝经期不推荐使用大剂量COCs止血。
用法如下:每次1片,每8~12h一次,直至血止3d后,仍无出血可开始减量,每次减少1片,减量到1片/d,维持至血红蛋白含量正常、希望月经来潮,停药即可。COC如包含有安慰片,应去除安慰片而连续应用活性药片。
②高效合成孕激素
尤其适用于年龄大、血红蛋白<90g/L的患者。
用法:止血3天后可以逐步减量,一般每3天减量一次,减量不应超过1/3,直至维持剂量,维持至血红蛋白含量正常,希望月经来潮,停药即可。
③子宫内膜脱落法
适用于生命体征稳定、血红蛋白≥90g/L。
用法:可使用黄体酮针剂,20~40mg/d,肌肉注射,每日一次,共3天,促使内膜快速同步脱落以达到止血目的,口服孕激素(地屈孕酮、琪宁、益玛欣、甲羟孕酮)使用7-10天。需告知有停药后阴道出血量偏多的可能,积极防治贫血。
可配合使用丙酸睾酮,每个周期25~100mg/d,肌肉注射,每日一次,共3天,可减缓出血量。
④手术治疗
对于有诊刮指征或有药物治疗禁忌的患者,建议将诊刮(或宫腔镜检查直视下刮宫)作为急性AUB的治疗和诊断的首要选择。
适应证:年龄≥45岁、长期不规律子宫出血、有子宫内膜癌高危因素(如肥胖、糖尿病、高血压等)、B超检查提示子宫内膜
过度增厚并且回声不均匀、药物治疗有禁忌证或治疗效果不满意者。
⑤GnRHa
用于难治性急性AUB-O患者。
临床上并非常规治疗方法,适用于某些难治的、其他方法无效或有禁忌时的AUB-O可作为备用方案,如近期发生或有静脉血栓反复发生史、服用抗凝药物引起凝血功能异常、合并肝、肾功能衰竭、年龄大、长期吸烟、重度肥胖、或有其它性激素使用禁忌证的患者。
用法:肌注或皮下注射,血止后积极进行周期调整,并长期管理。合并其他导致AUB的病因,如子宫肌瘤、子宫腺肌症等,可酌情延长GnRHa治疗时间3~6个月。
⑥其它辅助治疗
其他治疗对于维持一般状况和生命体征非常重要,联合性激素治疗可达到更好的止血效果,可酌情同时进行。止血药、丙睾、输血、铁剂、中药等。
二、慢性AUB-O
近6个月内至少出现3次AUB,一般不需要紧急临床处理,但需进行规范诊疗的AUB。需分析病因,并规范采取有效止血措施,同时纠正贫血,并对患者进行长期管理。对于慢性AUB-O患者应密切关注长期无排卵导致的子宫内膜增生甚至子宫内膜癌风险,长期进行管理以避免内膜病变的发生发展。
1、无排卵或稀发排卵
①复方口服避孕药
尤其适用于有避孕需求、经量多、伴痛经、经前期综合征、PCOS或有高雄表现的AUB-O患者。
建议长期应用,避免慢性AUB的反复发作以及由此引起的贫血、子宫内膜病变风险,使用者需排除COCs的禁忌证。
绝经过渡期患者如排除使用COCs的禁忌证,可以密切观察下使用常规剂量,应根据WHO对COCs的使用分级限制进行处方,并应告知并关注血栓风险。
②孕激素后半周期治疗
适用于阴道出血量不多,生命体征平稳、血红蛋白≥90g/L的患者。适合于各年龄段体内有一定雌激素水平、无排卵的患者。
用法:于月经周期或撤退性出血第11~15天起,使用口服孕激素,根据患者情况使用3~6个周期。建议首选天然或接近天然的孕激素。
③孕激素长周期治疗
适用于有排卵、月经过多的AUB-O患者,也适用于无不典型子宫内膜增生症的患者。
用法:从撤退出血或月经第5天开始用药,连续用药21~25天,根据患者情况使用3~6个周期。如AUB复发,可积极重新开始治疗,必要时再次评估内膜风险。
④左炔诺孕酮宫内缓释系统(LNG-IUS)
适用于长期(超过一年)无生育要求及绝经过渡期的AUB-O患者,可显著减少月经出血量,并可长期、有效保护子宫内膜,减少子宫内膜病变的风险。
⑤诱导排卵治疗
适用于有生育要求的患者。使用来曲唑、氯米芬促排卵。
有生育要求并伴有AUB-O的患者,促排卵效果不好的,可转生殖中心。
⑥雌激素序贯治疗
适用于雌激素水平低下的AUB-O患者,常见于青春期HPO轴功能低下或者绝经过渡期有低雌激素症状的患者。对于绝经过渡期患者,采用雌激素序贯治疗还能缓解围绝经期症状,但不能有效避孕。
对于青春期AUB-O患者,不推荐常规使用雌激素序贯疗法,仅在少见的情况,如孕激素治疗后不出现撤退性出血,考虑是内源性雌激素水平不足时使用。
2、经间期出血治疗的选择
经间期出血95%有排卵,是指有规律、在可预期的月经之间发生的出血,包括随机出现和每个周期固定时间出现的出血。按出血时间可分为卵泡期出血、围排卵期出血、黄体期出血、无规律出血。
对于经间期出血,首先要明确患者是否有排卵,最简单的检测手段为BBT,建议对患者进行1~2个周期的观察,测定BBT。多数女性无需药物治疗能够自愈,调整生活规律、心理调节等可能有益。找到规律后,可选择药物治疗。
卵泡期出血:卵泡期出血也称月经期延长,BBT高温相结束后开始出血并如月经量,约7天后持续少量出血。
主要考虑因卵泡发育不佳、子宫内膜修复不良所致,可在少量出血期间使用雌激素,如戊酸雌二醇1-2mg/d,连续3~5天,帮助修复子宫内膜,血止后停药。
如有生育要求,促排卵治疗,改善卵泡发育,方法同前。如无生育要求:复方短效口服避孕药,方法同前。
围排卵期出血:围排卵期出血不一定均有排卵,对于无排卵的患者,参照AUB-O相关处理。
与排卵有关的出血,可考虑下列治疗方法:出血量少,不影响生活,可观察。对症止血:口服止血药,如氨甲环酸(妥塞敏)。补充雌激素:在围排卵期口服小剂量雌激素,如戊酸雌二醇1~2mg/d,共3~7d。如无生育要求:复方短效口服避孕药,用法同前。
黄体期出血:也称经前期出血,先少量出血数天,再正常如月经量出血。基础体温双相型,升温短于10天,考虑黄体功能不足引起。
如无生育要求:复方短效口服避孕药,用法同前。孕激素定期撤退法:用法同孕激素后半期治疗。有生育要求的,可在卵泡成熟后,给予肌注HCG
5000~10000U一次,改善黄体功能。促排卵治疗:来曲唑、氯米芬,用法同前。
经间期无规律出血:需除外无排卵或来自其他部位和生殖系统其他部位的出血,可通过妇科检查、辅助检查了解病因,可试用短效COC或氨甲环酸治疗,效果仍不好时,建议宫腔镜检查、送病理检查,寻找、分析出血原因、止血。
AUB-O是长期的、慢性的疾病,一次止血不是治疗的结束;血止后需调整周期,预防子宫内膜增生和AUB
复发。更多生殖领域热点、难点内容,请点击蓝色字体进入生殖医学论坛云学院学习。
医生投稿:文章来源于医生投稿,内容仅代表作者个人观点,不代表本平台立场,转载请联系原作者。