化繁为简,精准管理:MDS分类、分层与个体化治疗的精准导航
 健客医生官方号
健客医生官方号骨髓增生异常肿瘤(MDS)是一组起源于造血干细胞的异质性髓系克隆性疾病,其诊疗过程涉及多个复杂环节,其中精准的分类、准确的诊断标准和科学的分层对于制定合理的治疗方案至关重要。深入了解这些内容,有助于提升MDS的诊疗水平,改善患者预后。本期的 “MDS-新知会客厅”,来自山东大学齐鲁医院血液科的于媛教授带来了一场关于该疾病的深度分享,主题为《化繁为简:MDS的管理策略》。于媛教授凭借其深厚的专业知识和丰富的临床经验,为血液科领域的医务工作者和相关研究者提供了极具价值的专业见解。
从“综合征”到“肿瘤”:
WHO第五版分类的核心革新
骨髓增生异常肿瘤(Myelodysplastic Neoplasms, MDS)是一组起源于造血干细胞的异质性髓系克隆性疾病,以血细胞减少、发育异常和高风险向急性髓系白血病(AML)转化为特征1。从诊断的发展过程来看,也是难治性贫血、难治性血细胞减少和白血病前期三个疾病归一为MDS这个概念的沿革1。但随着对其分子机制认识的深入,MDS的分类与诊断标准经历了多次重大更新。
2022年发布的第五版WHO分类将“骨髓增生异常综合征”更名为“骨髓增生异常肿瘤”(MDS),强调其肿瘤本质,并与骨髓增殖性肿瘤(MPN)术语统一。此次更新主要包含以下关键点2:
遗传学定义的MDS亚型:新增基于特定基因突变的分类,如SF3B1突变型MDS和MDS-biTP53。
形态学分类的细化:移除了MDS-U这一类型,新增MDS-LB(MDS伴低原始细胞)、MDS-IB(MDS伴原始细胞增加)及MDS-h(低增生型MDS)等亚型,以更精准反映疾病特征。
儿童MDS的独立分类:将儿童患者单独归类为c-MDS,并调整原始细胞阈值,突出其与成人MDS的生物学差异。
此次分类的革新不仅强化了分子遗传学在诊断中的作用,还通过整合形态学与遗传学特征,为个体化治疗奠定了基础。
MDS预后分层:
从IPSS到IPSS-M的精准化升级
为了更科学地评估患者的病情和预后,MDS的分层至关重要。既往常用的预后分层系统有IPSS、WPSS和IPSS-R等。IPSS主要依据骨髓原始细胞比例、染色体核型和血细胞减少系列进行评分;WPSS则结合WHO分类、染色体核型和严重贫血情况进行分层;IPSS-R则被认为是MDS预后评估的”金标准”,其对预后的评估效力明显优于IPSS和WPSS,综合了细胞遗传学、骨髓原始细胞百分比、血红蛋白、血小板和绝对中性粒细胞计数等多个因素,将患者分为极低危、低危、中危、高危和极高危1,3。然而,IPSS-R也有其局限性:其预后评估是否适用于接受化疗或靶向药物治疗的患者依然未知;且其他具有独立预后意义的因素未包含其中,比如红细胞的输注依赖、基因突变,特别是基因突变可能有助于更精准的预后评估1。
随着MDS的预后评估工具不断优化,2022年发布的IPSS-M风险分级能够帮助医生更准确地判断患者的预后,为制定个性化的治疗方案提供重要参考:
IPSS-M:纳入了31个驱动基因突变(如TP53、RUNX1),将危险分层扩展至6级(极低危至极高危),显著提升了个体化预后的准确性4。
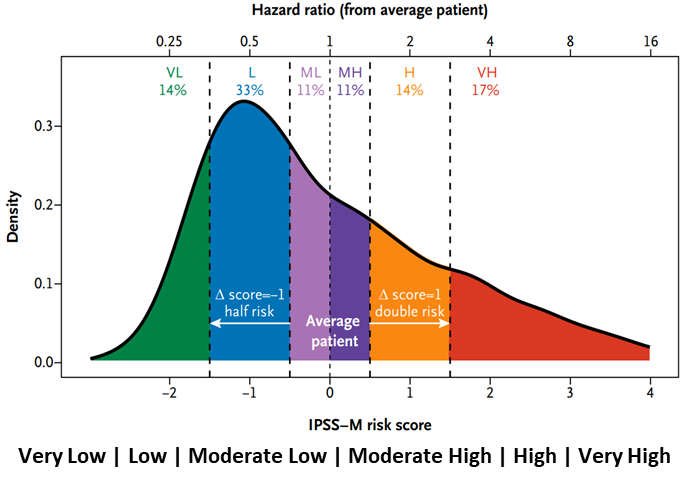
IPSS-M风险分级4
MDS的治疗目标:
较低危与较高危患者的差异化策略
MDS患者自然病程和预后的差异性很大,治疗宜个体化。应根据MDS患者的预后分组,同时结合患者年龄、体能状况、合并疾病、治疗依从性等进行综合分析,选择治疗方案1。MDS可按预后积分系统分为两组:较低危组(LR-MDS)和较高危组(HR-MDS)。
较低危MDS治疗目标:改善造血、提高生活质量1。
研究表明,较早启动药物治疗(输血后≤3个月)的较低危MDS患者实现脱离输血的可能性更大5;其次,尽早实现脱离输血的患者长期预后更好6。
较高危MDS治疗目标:延缓疾病进展、延长生存期和治愈1。
较高危MDS需采取更积极的干预措施7:如造血干细胞移植;而对于不适合移植的患者,去甲基化药物如阿扎胞苷或地西他滨是常见的初始治疗选择;对于≥10%骨髓原始细胞且无不良细胞遗传学特征的不适合移植的60岁以下患者,可以考虑使用AML方案化疗。此外,随着对MDS遗传学特征研究的深入,靶向治疗正在成为新的探索方向。
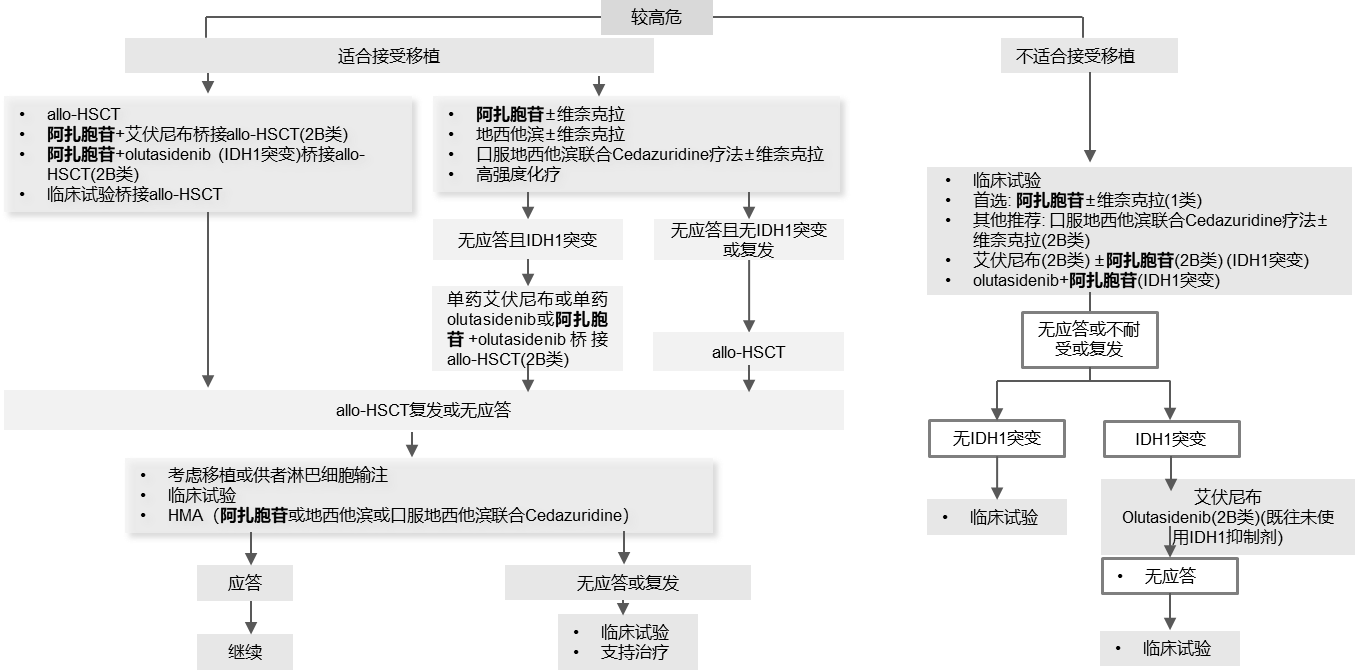
《2025 NCCN指南(V2版)》:较高危MDS治疗策略8
综上所述,MDS的分类、诊断标准和分层是一个相互关联的体系,为临床医生制定合理的治疗目标和方案提供了关键依据。其次,MDS的治疗目标也因患者的危险分层而异,准确把握这些内容,对于提高MDS的诊疗水平、改善患者的生存质量和预后具有重要意义。于媛教授总结道:“MDS的管理已从‘一刀切’迈向精准分层时代。临床医生需紧跟分类与分层的更新,结合患者分子特征与体能状态等,制定个体化治疗目标,最终实现‘化繁为简’的全程管理。”
参考文献:
1. 骨髓增生异常综合征中国诊断与治疗指南(2019年版). 中华血液学杂志,2019,40(2):89-97.
2. The 5th edition of the World Health Organization Classification of Haematolymphoid Tumours: Myeloid and Histiocytic/Dendritic Neoplasms. Leukemia. 2022 Jun 22.
3. The NCCN myelodysplastic syndromes clinical practice guidelines in oncology (version 1.2022)
4. Bernard E, Tuechler H, Greenberg PL, et al. Molecular International Prognostic Scoring System for Myelodysplastic Syndromes. NEJM Evid. 2022 Jul;1(7):EVIDoa2200008.
5. Cogle CR, et al. Leuk Res. 2017;60:123-128.
6. Luca Malcovati, et al. 2024 EHA. 06/13/2024; 420846; P782.
7. Cazzola M. N Engl J Med. 2020 Oct 1;383(14):1358-1374.
8. NCCN guideline MDS v2.2025
HE-CN-2500028
原创文章:方舟健客版权所有,未经许可不得转载。









